Посттрансфузійні реакції та ускладнення
Переливання донорської крові або її складових є потенційно небезпечним способом корекції їх дефіциту у хворого. При цьому небажані реакції можуть спостерігатися як під час проведення трансфузії, так і в найближчий час після неї. Іноді ускладнення виникають набагато пізніше – через кілька місяців або навіть років після такої процедури. Нижче розглянемо найбільш часто зустрічаються посттрансфузійні реакції.
Гострий гемоліз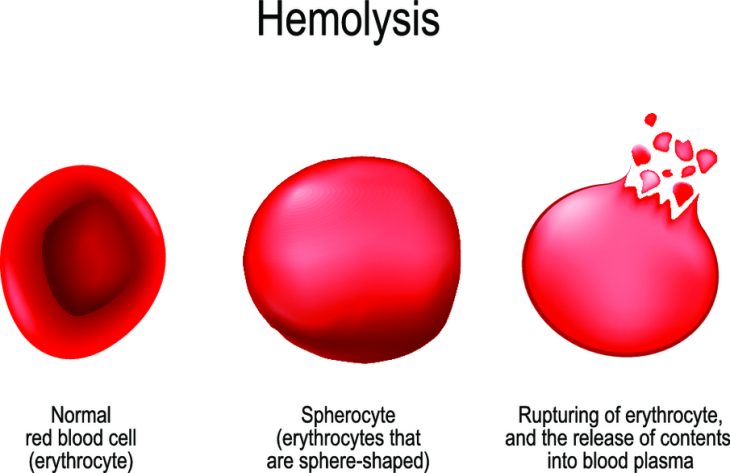 В основі гострого гемолізу — руйнування еритроцитів, яке виникає в результаті взаємодії антитіл крові реципієнта з антигенами крові донора.
В основі гострого гемолізу — руйнування еритроцитів, яке виникає в результаті взаємодії антитіл крові реципієнта з антигенами крові донора.
Дане ускладнення часто зустрічається при переливанні эритроцитсодержащих трансфузійних середовищ. У його основі лежить процес взаємодії хворого антитіл з антигенами донорської крові. В результаті цього запускається каскад патологічних реакцій, який в підсумку призводить до руйнування червоних клітин крові.
Клінічна картина гострої гемолітичної реакції обумовлена:
- синдром дисемінованого внутрішньосудинного згортання крові;
- гемодинамічним шоком;
- нездатністю нирок виконувати свої функції.
Симптоми гемолізу з’являються під час процедури переливання або відразу ж після неї. До них відносяться:
- біль у животі та грудній клітці;
- неприємні відчуття в попереку;
- відчуття жару;
- зниження артеріального тиску;
- наростання частоти серцевих скорочень;
- зниження діурезу.
По мірі прогресування патологічного процесу стан хворих погіршується, з’являються гемостатичні порушення, гемоглобін і продукти його розпаду виділяються з сечею. Пізніше порушується робота печінки і нирок.
Тяжкість стану хворого з гострим гемолізом залежить:
- від обсягу введених в кровоносне русло еритроцитів донора;
- вихідного стану організму;
- своєчасності надання медичної допомоги.
Найбільш важкий перебіг має гемоліз при конфлікт по системі АВ0, хоча можливі випадки несумісності і по інших групах антигенів. Сприяють цьому повторні гемотрансфузії або вагітності. Для попередження таких ускладнень хворим з посттрансфузионными реакціями в анамнезі або підвищеною чутливістю до введення навіть сумісних еритроцитів необхідно крім стандартних обстежень проводити непряму пробу Кумбса.
Відстрочені гемолітичні реакції
Дане ускладнення відноситься до числа рідкісних. Його розвиток пов’язаний із сенсибілізацією реципієнта внаслідок попередніх трансфузій і виробленням в організмі антиэритроцитарных антитіл. Однак останні з’являються в плазмі тільки через 2 тижні після введення компонентів крові.
Якщо повторна процедура переливання за часом збігається з початком утворення антитіл, то відбувається руйнування чужорідних еритроцитів. Такі реакції зазвичай виявляють себе через кілька днів після трансфузії. При цьому симптоми гемолізу виражені нерізко і хворі не потребують специфічного лікування.
Бактеріальний шок
Безпосередньою причиною даної патології є проникнення мікроорганізмів і їх токсинів в трансфузійної середу. Це можливо в таких випадках:
- недотримання правил заготівлі препаратів крові;
- порушення умов зберігання консервованої крові;
- бактеріальне обсіменіння матеріалу або апаратури в процесі підготовки до переливання розчинів або під час пункції вени.
Клінічна картина бактеріального шоку схожа з такою при сепсисі. У хворого виявляється:
- лихоманка;
- сильний озноб;
- блювання;
- діарея;
- падіння артеріального тиску;
- гіперемія шкірних покривів верхньої частини тіла.
При підозрі на бактеріальне обсіменіння компонентів крові їх введення слід негайно зупинити. Після цього підозріла трансфузійна середовище, всі розчини, які вводилися внутрішньовенно, а також кров пацієнта підлягають бактеріологічному дослідженню. Хворому негайно призначаються антибактеріальні препарати і проводяться протишокові заходи.
Для попередження ускладнень такого типу рекомендується:
- дотримуватися правил асептики при здійсненні процедури гемотрансфузії;
- проводити постійний контроль за умовами і термінами зберігання препаратів крові;
- візуально контролювати стан трансфузійних розчинів безпосередньо перед їх застосуванням.
Ускладнення, зумовлені антилейкоцитарными антитілами Під час переливання або незабаром після нього у хворого може на градус і більше підвищитися температура тіла.
Під час переливання або незабаром після нього у хворого може на градус і більше підвищитися температура тіла.
Під час процедури трансфузії препаратів крові або відразу після її закінчення можуть спостерігатися фебрильні реакції негемолитической природи. Вони проявляються підйомом температури тіла більше ніж на 1 градус.
Причиною виникнення подібних ускладнень є наявність у крові хворого антитіл з агглютинирующим або цитотоксическим дією, які вступають в реакцію з антигенами, розташованими на лейкоцитах або гранулоцитах крові донора.
При цьому необхідно проводити диференційну діагностику з більш важкими ускладненнями:
- бактеріальний шок;
- гострий гемоліз.
Ризик розвитку фебрильних реакцій суттєво зменшується при використанні очищеної від лейкоцитів або вимитій еритроцитарної маси, а також при наявності лейкоцитарних фільтрів.
Анафілактичний шок
Відмінною особливістю анафілактичного шоку, пов’язаного з гемотрансфузией, є негайне розвиток його симптомів після введення в організм невеликої кількості крові (кілька мілілітрів). При цьому спостерігається:
- відсутність температурної реакції;
- зниження артеріального тиску;
- переймоподібні болі в животі з нудотою і блюванням;
- сухий кашель;
- утруднення дихання;
- різка слабкість;
- порушення свідомості.
В деяких випадках причиною цього стану є дефіцит імуноглобуліну А в крові реципієнта і вироблення антитіл до нього після попередніх переливань. Попередити розвиток анафілаксії у таких пацієнтів дозволяє використання аутологічних компонентів крові або вимитій еритроцитарної маси.
Гостра волемическая перевантаження
У пацієнтів з супутніми хворобами нижніх дихальних шляхів, серцево-судинної системи, хронічною анемією при різкому збільшенні об’єму крові, що циркулює в судинах, під час трансфузії може виникати гостра волемическая перевантаження. Вона характеризується:
- різким підвищенням артеріального тиску;
- сильним головним болем;
- кашлем;
- наростаючою задишкою;
- схильністю до розвитку набряку легенів.
Після припинення трансфузії і зміни положення тіла стан хворого поліпшується. Якщо ж ознаки гіперволемії зберігаються, то усунути їх допоможуть:
- киснева терапія;
- введення сечогінних засобів;
- плазмаферез.
Для профілактики такого ускладнення рекомендується використовувати повільне введення розчинів, що містять компоненти крові.
Трансмісивні інфекції
При переливанні донорської крові в організм хворого можуть проникати збудники інфекційних захворювань. Особливо схильні до інфікування особи, які потребують частих гемотрансфузіях, і особи з ослабленим імунітетом.
Всі препарати крові несуть в собі ризик передачі:
- ВІЛ-інфекції;
- вірусних гепатитів В і С;
- цитомегаловірусу.
Небезпека зараження ВІЛ ще криється в тому, що навіть при повному лабораторному дослідженні крові донорів не можна повністю виключити таку можливість у зв’язку з наявністю тривалого періоду синтезу специфічних антитіл після інфікування.
Тому для профілактики розповсюдження інфекцій, що передаються трансфузійним шляхом, рекомендується дотримувати наступні правила:
- переливання крові та її складових має проводитися тільки в крайніх випадках, коли без цього не можна обійтися;
- здійснення тотального лабораторного скринінгу донорів;
- використання сучасних методів очищення та інактивації патогенних мікроорганізмів;
- поширення аутодонорства (коли донор і реципієнт одне і те ж особа).
Синдром масивних трансфузій
Цей синдром розвивається в організмі хворого при переливанні крові у великих кількостях (в розмірі 1 об’єму крові, що циркулює в судинному руслі) і за короткий проміжок часу. Він проявляється важко корригируемыми метаболічними розладами, виникнення яких зумовлено певними відмінностями між кров’ю, яка циркулює в організмі людини, і консервованою донорською кров’ю.
Необхідність підтримання рідкого стану крові при тривалому зберіганні вимагає додавання в неї консервантів і антикоагулянтів. Життєздатність її клітин підтримується шляхом підвищення кислотності і додавання додаткової кількості глюкози. Крім того, в крові накопичуються недоокислені продукти обміну речовин, аміак і фосфати. Все це змінює склад крові, що є причиною деяких патологічних реакцій. До них відноситься:
- Цитратная інтоксикація (виникає рідко, при високій швидкості трансфузії, коли цитрат натрію не встигає инактивироваться або в крові реципієнта створюються умови, що перешкоджають цьому процесу; усувається введенням препаратів кальцію).
- Порушення гемостазу (синдром дисемінованого внутрішньосудинного згортання крові у зв’язку з нестабільністю плазмових факторів згортання та зниженою активністю тромбоцитів).
- Ацидоз (обумовлений підвищенням кислотності в процесі зберігання крові).
- Гіперкаліємія (пов’язана з наростаючим підвищенням вмісту калію в донорській крові, що необхідно враховувати при переливанні).
- Гіпотермія (часто є наслідком геморагічного шоку, однак посилюється переливанням «холодної» консервованої крові; зменшити її прояви дозволяє повільна інфузія і зігрівання хворого).
Якщо хворий гостро потребує переливання консервованої крові (наприклад, при важкому кровотечі), то воно повинно проводитись під контролем показників гомеостазу електролітів, коагулограми, кислотно-основного стану, електрокардіограми) для своєчасної їх корекції. Також покращує переносимість такої процедури зігрівання і підтримання гемодинаміки на достатньому рівні.
Висновок
Використання донорської крові в медицині щодня дозволяє рятувати життя багатьох людей. Однак при цьому є високий ризик ускладнень. Зменшити його можливо, проводячи ретельний відбір донорів і дотримуючись правил зберігання і переливання препаратів крові. Перевагу слід віддавати окремих компонентів крові, так як застосування цільної крові може мати важкі наслідки.
Доповідь д. м. н., проф. В. М. Городецького на тему «Ускладнення при переливанні крові та/або її компонентів»:
Посттрансфузійні ускладнення (Ст. М. Городецький)

Watch this video on YouTube
Лікар анестезіолог-реаніматолог Я. С. Андрєєва представляє доповідь на тему «Посттрансфузійні реакції та ускладнення у практиці лікаря-гематолога»:
Я. С. Андрєєва, Посттранфузионные реакції та ускладнення у практиці лікаря -гематолога
