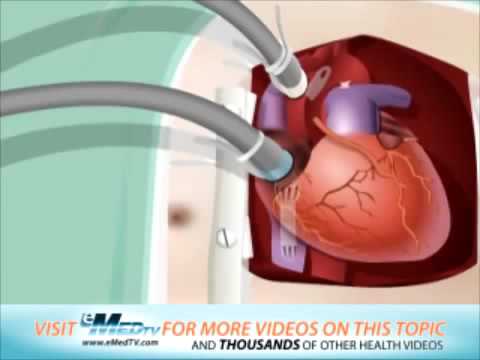
Аортокоронарне шунтування (АКШ): свідчення, як виконується, результати і прогнози
Аортокоронарне шунтування проводиться при необхідності створення шунта в обхід звуженого коронарної судини. Воно дозволяє відновити нормальний потік крові і кровопостачання тієї або іншої ділянки міокарда, без яких його функціонування порушується і закінчується розвитком некрозу.
У цій статті ви зможете дізнатися про показання, протипоказання, способи виконання, результати і прогнози після проведення аортокоронарного шунтування. Ця інформація допоможе вам зрозуміти суть цієї операції, і ви зможете задати питання свого лікаря.
Зміст
- 1 Показання
- 2 Протипоказання
- 3. Підготовка пацієнта
- 4 Як проводиться операція
- 5 Можливі ускладнення
- 6 Післяопераційний період
- 7 Результати операції
- 8 Прогноз
- 9 До якого лікаря звернутися
АКШ може виконуватися при одиничному або множинному ураженні коронарних артерій. Для створення шунта при таких втручаннях використовують ділянки забраних в іншому місці здорових судин. Їх приєднують до коронарних артеріях в необхідних місцях і створюють «обхідний шлях».
Свідчення
Важка стенокардія, яка не полегшується прийомом медикаментів, є показанням до проведення АКШ.
АКШ призначається тим хворим з ішемічною хворобою серця, аневризмами периферичних артерій і облітеруючим атеросклерозом, яким неможливо відновити нормальний коронарний кровотік за допомогою стентування або ангіопластики (тобто коли такі втручання виявилися безуспішними або протипоказані). Рішення про необхідність виконання такої операції приймається індивідуально для кожного хворого. Воно залежить від загального стану пацієнта, ступеня ураження судин, можливих ризиків та інших параметрів.
Основні показання до АКШ:
- важка стенокардія, погано піддається медикаментозному лікуванню;
- звуження всіх коронарних артерій більш ніж на 70 %;
- розвивається протягом 4-6 годин з моменту початку болів інфаркт міокарда або рання постинфарктная ішемія серцевого м’яза;
- невдалі спроби стентування і ангіопластики або наявність протипоказань до їх виконання;
- ішемічний набряк легенів;
- звуження лівої коронарної артерії більш ніж на 50 %.
Крім цих основних показань існують додаткові критерії до виконання АКШ. У таких випадках рішення про необхідність операції приймається індивідуально після проведення детальної діагностики.
Протипоказання
Деякі з основних протипоказань до АКШ можуть бути неабсолютными і усуватися після додаткового лікування:
- дифузне ураження коронарних артерій;
- застійна серцева недостатність;
- рубцеві поразки, що призводять до різкого зниження ФВ (фракції викиду) лівого шлуночка до 30 % або менше;
- онкологічні захворювання;
- ниркова недостатність;
- хронічні неспецифічні захворювання легень.
Похилий вік не є абсолютним протипоказанням до АКШ. У таких випадках доцільність виконання втручання визначається факторами операційного ризику.
Підготовка пацієнта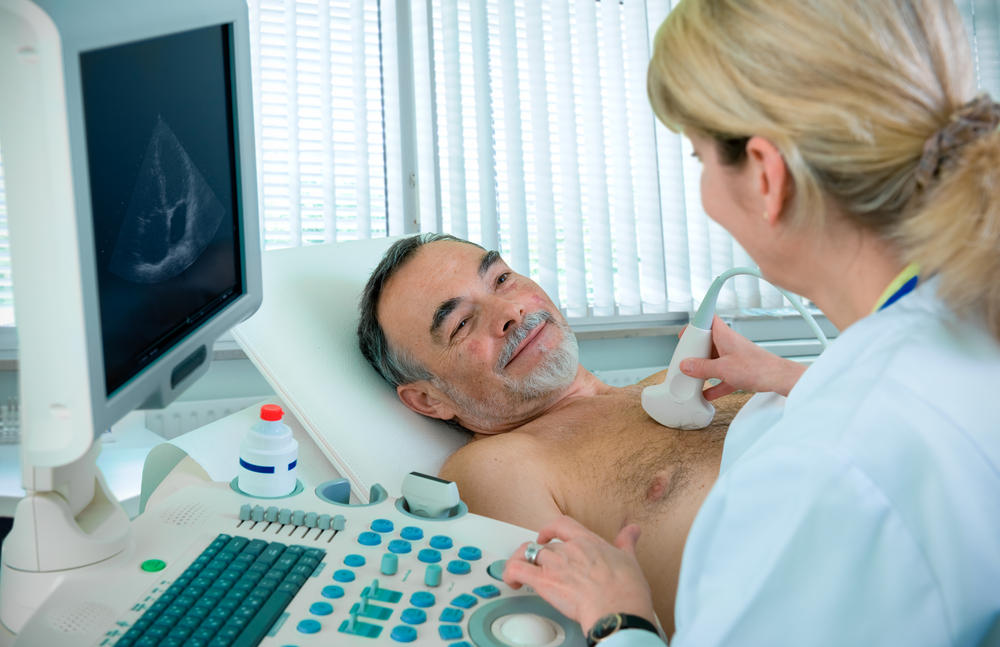
Перед операцією кардіолог призначає хворому повне обстеження, в тому числі і УЗД серця.
Перед проведенням АКШ хворому рекомендується пройти повне обстеження. Одна частина цих заходів виконується амбулаторно, а інша – в умовах стаціонару.
Перед проведенням АКШ призначаються такі види досліджень:
- ЕКГ;
- Ехокг;
- УЗД внутрішніх органів;
- УЗД судин ніг;
- доплерографія судин головного мозку;
- ФГДС;
- коронарографія;
- аналізи крові і сечі.
До надходження в кардіохірургічне відділення
Напередодні операції
В день операції
Як проводиться операція
Способи АКШ:
- традиційний – виконується через розріз по середині грудини при відкритій грудній клітці і при підключенні серця до апарату штучного кровообігу або при працюючому серці;
- малоінвазивний – проводиться через невеликий розріз на грудях при закритій грудній клітці з використанням штучного кровообігу або на працюючому серці.
Для виконання шунта використовуються такі ділянки артерій:
- внутрішні грудні артерії (використовуються найчастіше);
- підшкірні вени ніг;
- променеві артерії;
- нижня епігастральній артерія або шлунково-сальникова артерія (використовуються рідко).
Під час однієї операції може накладатися один шунт або кілька. Метод виконання АКШ визначається індивідуальними показаннями, отриманими в процесі всебічного обстеження хворого, та технічним оснащенням кардіохірургічного установи.
Традиційна методика
Традиційне АКШ з використанням апарату для штучного кровообігу проводиться за такими етапами:
При виконанні АКШ на працюючому серці потрібно більш високотехнологічне оснащення операційної, а апарат для штучного кровообігу не застосовується. Такі втручання можуть бути більш ефективні для хворого, оскільки зупинка серця може викликати додатковий ряд ускладнень (наприклад, у хворих з інсультами, важкими патологіями легенів і нирок, стенозом сонної артерії та ін).
Тривалість традиційного АКШ становить близько 4-5 годин. Після завершення втручання хворого транспортують у відділення реанімації для подальшого спостереження.
Малоінвазивна методика
Малоінвазивне АКШ на працюючому серці проводиться наступним чином:
Тривалість малоінвазивних АКШ становить близько 2 годин.
Цей метод установки шунтів володіє рядом переваг:
- менша травматичність;
- зменшення обсягу крововтрати під час втручання;
- зниження ризиків розвитку ускладнень;
- більш безболісний післяопераційний період;
- відсутність великих шрамів;
- більш швидке відновлення пацієнта і виписка із стаціонару.
Можливі ускладнення
Ускладнення після АКШ спостерігаються досить рідко. Зазвичай вони виражаються у вигляді набряку або запалення, що виникають у відповідь на пересадку власних тканин.
У більш рідкісних випадках можливі наступні ускладнення АКШ:
- кровотеча;
- інфекційні ускладнення;
- неповне зрощення грудини;
- інфаркт міокарда;
- інсульт;
- тромбоз;
- втрата пам’яті;
- ниркова недостатність;
- келоїдні рубці;
- хронічні болі в прооперованої області;
- постперфузионный синдром (одна з форм дихальної недостатності).
Післяопераційний період
Кілька днів після операції хворий проведе в реанімаційному відділенні.
Ще до виконання АКШ лікар обов’язково попереджає свого пацієнта про те, що після завершення операції він буде переведений у відділення реанімації, прийде в себе в положенні на спині, із зафіксованими руками і дихальної трубкою в роті. Всі ці заходи не повинні лякати хворого.
У відділенні реанімації до відновлення дихання виконується штучна вентиляція легенів. У перші добу проводиться безперервний моніторинг життєво-важливих показників, погодинні лабораторні аналізи та інструментальні діагностичні заходи (ЕКГ, Ехокг та ін). Після стабілізації дихання хворого видаляють дихальну трубку з рота. Зазвичай це відбувається в першу добу після операції.
Тривалість знаходження в реанімації визначається обсягом виконаного втручання, загальним станом хворого і деякими індивідуальними особливостями. Якщо ранній післяопераційний період протікає без ускладнень, то переведення у відділення проводиться вже через добу після АКШ. Перед транспортуванням в палату хворого видаляють катетери з сечового міхура і вени.
Після надходження в звичайну палату моніторинг життєво важливих показників продовжують. Крім цього, 2 рази на добу виконують необхідні лабораторні та інструментальні дослідження, проводять лікувальну дихальну гімнастику і підбирають лікарські препарати.
Якщо післяопераційний період після традиційного АКШ проходить без ускладнень, то через 8-10 днів хворого виписують. Пацієнти після малоінвазивних втручань відновлюються в більш короткі терміни – близько 5-6 днів. Після виписки хворий повинен виконувати всі рекомендації лікаря і спостерігатися у кардіолога амбулаторно.
Результати операції
Створення шунта і відновлення нормального кровообігу в серцевому м’язі після виконання АКШ гарантує наступні зміни в житті хворого:
Прогноз
Прогнози для кожного хворого індивідуальні. За даними статистики після АКШ у 50-70 % прооперованих зникають майже всі порушення, а у 10-30 % пацієнтів стан істотно поліпшується. Повторне звуження коронарних судин не відбувається у 85 %, а середній термін нормального функціонування накладених шунтів становить близько 10 років.
До якого лікаря звернутися
Свідчення про необхідність виконання аортокоронарного шунтування визначаються кардіологом, який керується даними діагностичних досліджень (ЕКГ, Ехокг, коронарографія та ін). При необхідності лікар направить вас до кардіохірурга.
Аортокоронарне шунтування є одним з найбільш ефективних хірургічних способів позбавлення від патологій коронарних судин, призводять до суттєвого погіршення якості життя хворого і загрожують розвитком інфаркту міокарда або настанням раптової смерті. Показання до виконання такої операції повинні визначатися лікарем після детального обстеження пацієнта. У кожному конкретному клінічному випадку спосіб проведення цього втручання вибирається кардіохірургом індивідуально.
Медична анімація на тему «АКШ» (англ. яз.):
Аортокоронарне шунтування
Watch this video on YouTubeКардіохірургія Аорто коронарне шунтування Coronary Artery Bypass Graft CABG