Туберкульоз шкіри: симптоми, лікування
Туберкульоз шкіри поширений у всіх куточках світу, але є досить рідкісним захворюванням. Останнім часом фахівці відзначають зростання кількості хворих з цією недугою в країнах Європи та в Росії.
Під поняттям «туберкульоз шкіри» об’єднується група хронічних захворювань з різноманітними клінічними проявами, які викликаються впровадженням мікобактерії туберкульозу в шкірні покриви і супроводжуються утворенням на них специфічних вогнищ. Кожна з цих патологій є місцевим проявом туберкульозу і одночасно наслідком ураження інфекцією всього організму.
Зміст
- 1 Заразна хвороба?
- 2 Різновиди туберкульозу шкіри
- 3 Симптоми
- 4 Діагностика
- 5 Лікування
- 6, До якого лікаря звернутися
Раніше туберкульоз шкіри в переважній більшості виявлявся у дітей, а в даний час все частіше визначається у дорослих. Механізм розвитку недуги складний і залежить від багатьох факторів – це захворювання викликається придушенням інфекцією імунітету (а саме такого його клітинної ланки, як Т-лімфоцити) і проникненням мікобактерій в шкірні покриви. Як правило, цим захворюванням вдруге хворіють люди, які вже перехворіли або хворіють на туберкульоз інших органів (наприклад, легень, кісток тощо).
Заразна хвороба?
Безпосередньо зараження туберкульозом шкіри через шкірні покриви можливо у вкрай рідкісних випадках – тільки коли на них потрапляє велика кількість збудника (масивне інфікування). У людини інфікування може відбуватися трьома типами мікобактерій. Частіше причиною хвороби стають мікобактерії людського типу (М. tub. Hominis), у більш рідкісних випадках (приблизно в 25 %) – бичачого (M. tub. Bovis), і ще рідше – пташиного (М. tub. Avium).
 Шляхи розповсюдження мікобактерій в шкіру:
Шляхи розповсюдження мікобактерій в шкіру:
- контактний (при бородавчатом туберкульозі);
- гематогенний;
- лімфогенний;
- ендогенний;
- з підлягають органів при зростанні первинного вогнища (вторинна скрофулодерма);
- з калом, сечею або мокротою при туберкульозі кишечника і легень (бородавчастий та виразковий).
Гематогенний або лімфогенний шлях інфікування зустрічається більш часто, ніж контактний, ендогенний і інші шляхи проникнення мікобактерій в шкіру.
Сприяють розвитку туберкульозу шкіри наступні фактори:
- недотримання правил особистої гігієни;
- неповноцінне харчування;
- важкий перебіг інфекційних або ендокринологічних захворювань;
- зниження імунітету;
- схильність до алергічних реакцій;
- тривалий прийом деяких лікарських препаратів (цитостатиків, глюкокортикоїдів);
- шкідливість виробництва;
- недолік ультрафіолетових променів і ін
Хворий з туберкульозом шкіри може становити небезпеку для оточуючих в плані зараження мікобактеріями туберкульозу. Саме тому контакт з ним повинен виключатися, а після виписки з стаціонару він повинен перебувати на диспансерному обліку протягом 5 років.
Різновиди туберкульозу шкіри
Туберкульоз шкіри може проходити в наступних формах:
- локалізованих;
- дисемінованих.
 До локалізованих відносять такі захворювання:
До локалізованих відносять такі захворювання:
- вульгарна (або звичайна) вовчак;
- виразковий туберкульоз шкіри і слизових оболонок;
- бородавчастий туберкульоз шкіри;
- скрофулодерма (або коллікватівний туберкульоз шкіри).
До дисемінованого форм відносять такі захворювання:
- ліхеноїдний туберкульоз шкіри (або лишай золотушних);
- папулонекротіческій туберкульоз шкіри;
- индуративная еритема Базена;
- миллиарная дисемінована вовчак особи.
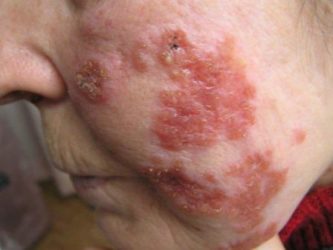
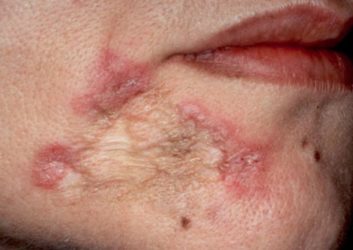
СимптомыЛокализованные формыВульгарная (або звичайна) вовчак
Ця форма локалізованого туберкульозу шкіри є найбільш поширеною. Найчастіше висипання з’являються в області обличчя. Розвиток хвороби зазвичай відбувається в ранньому віці. При тяжкому перебігу або відсутності своєчасного лікування вульгарна вовчак може поширюватися на слизову оболонку рота чи носа.
При цій формі туберкульозу ліпоми (туберкульозні горбки), що представляють собою інфекційні гранульоми, можуть розташовуватися в глибоких шарах шкіри і на початкових етапах свого розвитку проявляти себе появою на обличчі жовтувато-плоских рожевих плям з досить чіткими кордонами. У процесі прогресування захворювання, а воно зазвичай має мляве, тривалий і доброякісний перебіг, вони стають більш помітними, можуть зливатися, але не виступають над поверхнею шкіри. Ліпоми можуть виразкуватись. Після розсмоктування інфекційних гранульом на шкірі залишаються рубці або ділянки рубцевої атрофії.
Вульгарна вовчак може протікати в таких формах:
Вульгарна вовчак
- плоска;
- виразкова;
- туберозная;
- опухолевидная;
- папилломатозная;
- веррукозная;
- мутилирующая;
- псориазиформная;
- дисемінована.
У одного хворого може спостерігатися поєднання декількох форм звичайної вовчака. Зазвичай відбувається комбінація з виразковою і плоскою її різновиди.
Виразковий туберкульоз шкіри і слизових оболонок
Ця форма локалізованого туберкульозу шкіри розвивається при зниженому імунітеті, викликаному важким перебігом туберкульозу легень, гортані, сечового міхура, нирок, кишечника або інших органів. Інфікування шкіри відбувається за аутоинокуляций мікобактерій з виділеннями хворого (мокротою, калом, сечею тощо).
При виразковому туберкульозі шкіри у хворого з’являються кулясті горбки (1-2 мм) на слизових оболонках біля природних отворів: ніздрів, рота, входу у піхву, отвори сечівника або заднього проходу.
З часом горбки зливаються між собою і виразкуватись. Утворилися виразки розміром 1-1,5 см доставляють хворого хворобливі відчуття. Їх м’які краю мають вигляд мелкофестончатых контурів, а на поверхні дна розташовуються казеозно переродження горбки (або «зерна Треля»). При лабораторному дослідженні вмісту цих утворень виявляється велика кількість мікобактерій.
Бородавчастий туберкульоз шкіри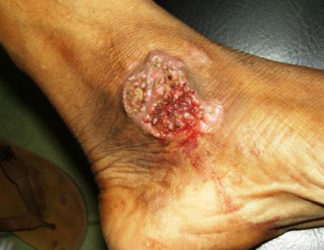
Бородавчастий туберкульоз шкіри
Ця форма локалізованого туберкульозу шкіри розвивається суперінфекція, тобто при самозаражении, що з’являється у хворих з відкритим туберкульоз легень, кісток та інших органів.
Вогнища ураження зазвичай локалізуються на тильній стороні пальців чи кистей, а у більш рідкісних випадках – на стопах. Спочатку у хворого з’являється кулястий синюшно-червоний горбок розміром з велику горошину, який з часом розростається і трансформується в щільну плоску бляшку. На її поверхні з’являються рогові відкладення і освіти у вигляді бородавок.
Після дозрівання осередок при бородавчастої формі туберкульозу має три зони:
- периферичну – фіолетово-червона облямівка;
- середню – бородавки;
- центральну – ділянка атрофованою шкіри, що має горбисте дно.
Під вогнищами бородавчастого туберкульозу формуються підшкірні абсцеси, з яких на поверхню шкіри виділяються крапельки гною. У хворого може розвиватися лімфаденіт або лимфангиит. Навколо осередку ураження можуть утворитися нові вузли і бляшки, які схильні до злиття.
Як правило, у хворих з бородавчастої формою туберкульозу шкіри загальний стан не порушується і залишається задовільним. Після лікування на місці вогнища з’являються рубці.
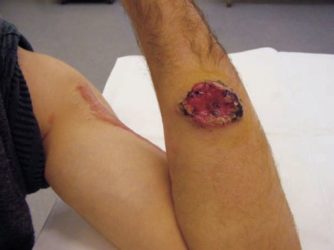
Скрофулодерма (або коллікватівний туберкульоз шкіри)
Ця форма локалізованого туберкульозу шкіри зазвичай розвивається вдруге – через поширення процесу на шкірні покриви з туберкульозних вогнищ суглобів, кісток і лімфовузлів. Первинна різновид скрофулодермы спостерігається рідше і відбувається шляхом переносу в шкіру мікобактерій, що знаходяться в крові чи лімфі – лімфогенним або гематогенним шляхом. Це захворювання зазвичай спостерігається у дітей або підлітків і має млявий перебіг.
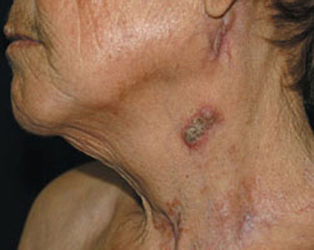
Скрофулодерма
Спочатку хвороби під шкірою з’являється рухливий, не спаяний з оточуючими тканинами і безболісний вузол, що має розмір волоського горіха. Він збільшується в розмірах, спаюється з шкірою і набуває синювато-червоний відтінок. Після цього в центрі освіти з’являється зыбление. Шкіра над ним витончується, розкривається норицями, з яких виділяється тягнулось вміст гнійно-кровянистого характеру з домішками відмерлих тканин.
З плином часу свищі стають ширше і на їх місці з’являються виразки з фистулами, які можуть з’єднуватися між собою. Вони можуть доставляти хворому незначні болючі відчуття, мають м’які краї, дно з гнійно-некротичним виділеннями і синюшно-рожевого забарвлення. Такі вогнища ураження шкіри схильні до самозаживленння, а на їх місці утворюються нерівні рубці з сосочкоподібними розростаннями і нерівними химерними виступами.
Дисеміновані формыЛихеноидный туберкульоз шкіри (або лишай золотушних)
Ця форма дисемінованого туберкульозу шкіри спостерігається рідко і розвивається при гематогенному поширення мікобактерій в шкіру при туберкульозі різних органів або внаслідок гематогенно-лімфатичного занесення продуктів розпаду при активному перебігу вульгарною вовчака. Розвитку лихеноидной форми сприяє зниження імунітету, і її перебіг часто поєднується з іншими формами туберкульозу.
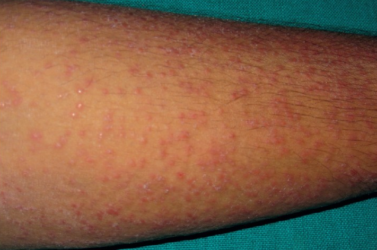
Ліхеноїдний туберкульоз шкіри
На тілі хворого з’являються сірувато-червонуваті або тілесні безболісні вузлики, на яких можуть з’являтися шипи або невеликі лусочки. Як правило, вони розташовуються симетрично на бічних поверхнях тіла, сідницях і обличчі. Іноді можуть локалізуватися на губах. При щільному розташуванні вузлики можуть нагадувати себорейний екзему.
Вогнища ураження у більшості випадків зникають спонтанно, але через певний проміжок часу можуть з’являтися знову. Після загоєння на їх місці може залишатися незначна пігментація і, у вкрай рідкісних випадках, незначні рубцеві зміни. Після вилікування туберкульозу внутрішніх органів вони більше не рецидивують.
Папулонекротіческій туберкульоз шкіри
Ця форма дисемінованого туберкульозу шкіри викликається гематогенним занесенням мікобактерій з основного вогнища цього захворювання. Зазвичай недуга протікає неактивно у вигляді скрофулодермы і запалення шийних лімфатичних вузлів.
Висипання на шкірі при такій формі туберкульозу часто виникають після перенесеного кору, грипу або інших гострих інфекційних хвороб. На тілі хворого з’являються блідо-червоні вузлики, в центрі яких знаходиться пустула. Потім на місці цієї освіти з’являється коричнева скоринка, після відторгнення або зняття якої утворюється округла ранка, схожа на кратер. Діаметр елементів висипки досягає 2-5 мм
Після загоєння виразок на тілі залишаються рівні білі рубці. У деяких випадках висипання усуваються без утворення рубцевих змін.
Іноді висип супроводжується значним нагноєнням, і тоді у хворого розвивається така різновид цієї форми дисемінованого туберкульозу шкірних покривів, як acne scrophulosorum (акнит). Її прояви схожі з звичайними вуграми. Висип розташовується на грудях, обличчі, згинальних поверхнях рук і ніг, сідницях і, у рідкісних випадках, волосистої частини голови. При виразці таких прищів на тілі залишаються рубці.
Индуративная еритема Базена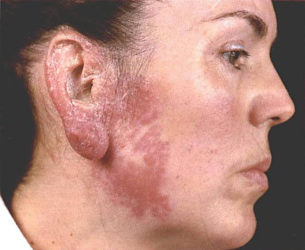
Индуративная еритема Базена
Ця форма дисемінованого туберкульозу шкіри розвивається на тлі туберкульозу інших органів і частіше спостерігається серед жінок 16-49 років. Сприяючими факторами її розвитку стають супутні захворювання, переохолодження та перевтома ніг і порушення кровообігу в певних ділянках шкіри (наприклад, при тромбофлебіті, атеросклерозі тощо).
Під шкірою хворого з’являються глибокі щільні і повільно збільшуються в розмірах вузли або поширені плоскі інфільтрати. Їх кількість може досягати 2-10. Вогнища ураження можуть зливатися і плавитися. Місця виразок мають подритие краю і в них знаходяться грануляції брудно-сірого кольору. В таких вогнищах утворюються нориці.
Після загоєння виразок на шкірних покривах залишаються рубці з пігментацією. При відсутності лікування регенерація виразок може протікати довго – місяцями або роками.
Миллиарная дисемінована вовчак особи
Ця форма дисемінованого туберкульозу шкіри є найбільш рідко зустрічається, і ряд фахівців відносять її до папулезному варіанту такий локалізованої форми, як папулонекротіческій туберкульоз. Вперше миллиарная дисемінована вовчак особи була описана в 1878 році.
Захворювання супроводжується появою на обличчі безболісних червонувато — або жовтувато-коричневих напівкулястих папул. Їх центр нагадує пустули і має м’яку консистенцію. Як правило, висипання є поверхневими, але іноді можуть зачіпати і глибокі шари шкіри. Іноді такі елементи висипки з’являються на тілі чи кінцівках. Після загоєння на місці папул можуть залишатися невеликі рубці.
Діагностика
У план діагностики при підозрі на туберкульоз шкіри включають наступні лабораторні та інструментальні методи дослідження:
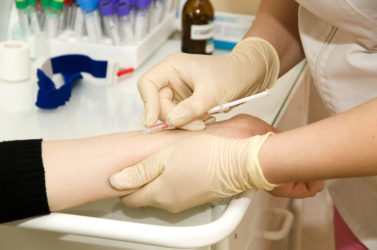
З метою діагностики туберкульозу шкіри хворому проводять пробу Манту.
- бактеріологічний аналіз виділень з вогнищ ураження шкіри;
- біопсія тканин з наступним гістологічним аналізом;
- проба Манту;
- дослідження для виявлення вогнищ туберкульозу внутрішніх органів: бактеріологічне дослідження мокротиння, сечі або калу, рентгенографія легенів, УЗД сечового міхура, нирок тощо;
- пробне лікування.
Поставити точний діагноз при туберкульозі шкіри можна на підставі таких самих інформативних для цього захворювання методів діагностики, як бактеріологічне дослідження виділень з вогнищ уражень шкіри, і результатами гістологічного дослідження біопсії тканин. Дані цих методик дозволяють з точністю провести диференціальну діагностику між інфікуванням шкіри мікобактеріями і такими схожими за своїм початковим клінічними проявами захворювання, як рожеві вугри, піодермії, ураження шкірних покривів при саркоїдозі і колагенозах, інфекційно-алергічні васкуліти, мігруючі одонтогенні гранульоми особи, трофічні виразки і флебіти.
Лікування
Лікування хворих з туберкульозом шкіри повинно починатися якомога раніше і проводитися в протитуберкульозних диспансерах. Головна мета терапії спрямована на швидке пригнічення збудника захворювання і регресію вогнищ, викликаних інфікуванням. План терапії повинен враховувати вік хворого, важкість його стану і наявність супутніх захворювань або патологій. Як правило, тривалість лікування туберкульозу шкіри становить від 6 до 24 місяців.Для активного пригнічення збудника захворювання хворому призначаються комбінації протитуберкульозних препаратів, які застосовуються для лікування туберкульозу легенів. На першому етапі терапії рекомендується прийом 3 препаратів протягом 3 місяців, на другому – 2 препаратів. Через 3-4 місяці комбінацію протитуберкульозних засобів змінюють для профілактики розвитку стійкості збудника до використовуваних ліків.
 Для терапії туберкульозу шкіри зазвичай на першому етапі призначається поєднання Ізоніазиду, Рифампіцину та Піразинаміду або Тиацетазона, на другому – призначається поєднання двох таких препаратів як ПАСК, Стрептоміцин або Етамбутол. Для місцевого лікування вогнищ ураження шкірних покривів використовуються присипки з Ізоніазидом або ПАСК.
Для терапії туберкульозу шкіри зазвичай на першому етапі призначається поєднання Ізоніазиду, Рифампіцину та Піразинаміду або Тиацетазона, на другому – призначається поєднання двох таких препаратів як ПАСК, Стрептоміцин або Етамбутол. Для місцевого лікування вогнищ ураження шкірних покривів використовуються присипки з Ізоніазидом або ПАСК.
Паралельно з протитуберкульозними препаратами хворому призначаються загальнозміцнюючі засоби (вітаміни групи В, вітамін D і ін) та імуномодулятори. Під час лікування рекомендується дотримуватися дієти, рекомендовану для хворих на туберкульоз. При необхідності, наприклад, при супутньому перебігу туберкульозу травних органів, раціон хворого може коригуватися.
Після основного курсу лікування туберкульозу шкіри хворому рекомендується протирецидивна терапія. Після її завершення проводиться диспансерне спостереження протягом 5 років.
До якого лікаря звернутися
При появі шкірних симптомів необхідно звернутися до дерматолога. Лікар зможе запідозрити туберкульозне ураження шкіри і направить пацієнта до фтизіатра. Лікування і спостереження за хворими проводиться в умовах протитуберкульозного лікувального закладу.