Наслідки бронхолегеневої дисплазії у дітей, підлітків і молодих дорослих

У нашій країні 2012 рік ознаменувався переходом на критерії живонародження, які були рекомендовані ВООЗ. Ці критерії наказували реєстрацію новонароджених дітей з масою 500 г і вище. У таких пацієнтів найбільші проблеми виникають з легеневою системою в зв'язку з її морфофункциональной незрілістю. У глибоко недоношених новонароджених завжди розвивається респіраторний дистрес-синдром (РДС) і бронхолегеневої дисплазії (БЛД). Вивчення проблем, що виникають в результаті появи даних патологічних станів безперервно проводиться і представляє чималий інтерес не тільки для педіатричної, а й для терапевтичної пульмонології.
Особливості нової БЛД
При розвитку БЛД класичного характеру відбувається формування запалення і розпад зрілої легеневої тканини. Це призводить до значного пошкодження дихальних шляхів і утворення фіброзних конгломератів.
Нова форма БЛД є дифузним зниженням розвитку альвеол. При цьому втрачається велика площа легких, яка здатна до газообміну. Незважаючи на це запалення при новій формі БЛД слабкіше і фіброз менш виражений в порівнянні з класичною формою. Однак при класичній і нової формах завжди присутнє порушення газообміну і вентиляції легень.
Якщо подивитися на ранні стадії розвитку БЛД, можна помітити серйозні дисфункції вентиляції і поява яскравих клінічних ознак хвороби. У міру зростання маленького пацієнта відбувається загасання захворювання, своєрідне переростання хвороби.
Були спроби з'ясувати реальні наслідки БЛД у дітей і підлітків, однак і до сьогоднішнього дня немає чіткої картини з цього питання.
Симптоми
У дітей з БЛД в класичному варіанті виникають епізоди свистячих хрипів кілька разів на рік у наступні два роки життя , але дана інформація не остаточна, тому що в кожного п'ятого дитини, який переніс БЛД, бронхіальна обструкція присутній і періодично рецидивує у віці старше 2 років.
у дітей від 2 до 10 років лікарі виявляють обструктивні синдроми в 80-87% випадків. Діти, народжені недоношеними і знаходилися в перші дні життя на ШВЛ, частіше переносять епізоди свистячого дихання і хронічний кашель в дошкільному і шкільному віці.
Цікавий той факт, що кожна додаткова тиждень гестації здатна знизити ризик розвитку бронхіальної обструкції в життя народжену дитину на 10%.
Дослідження
Вперше БЛД була описана W.H. Northway, який встановив, що 23% із обстежених пацієнтів страждали згодом захворюваннями бронхолегеневої системи в серйозних формах. Часто спостерігалося дихання зі свистом і бронхообструктивнийсиндром.
На даний момент зібрано дані про те, що існує чітка тенденція поліпшення стану пацієнта в міру дорослішання і поступове зникнення всіх симптомів обструкції.
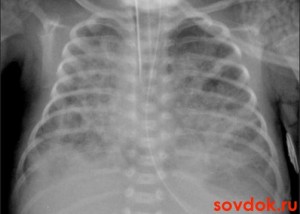 Помилки в діагностиці
Помилки в діагностиці
Рецидивирующая бронхообструкція у дітей з БЛД нерідко інтерпретується практикуючими лікарями, як маніфестація бронхіальної астми (БА). Ще якийсь час назад вважалося, що БА у матері може спровокувати появу на світ недоношеної дитини, проте на сьогоднішній час такий зв'язок не підтверджується. Також не виявили алергічної обтяження із спадкового фактору у дітей з бронхолегеневої дисплазією в анамнезі.
При БА відбувається підвищення оксиду азоту в повітрі, що видихається. Це говорить про наявність еозинофільного запалення. При такому захворюванні, як бронхолегеневої дисплазії даний маркер залишався на стабільно низькому рівні, що непідтверджувало БА. При цьому у пацієнтів з БЛД немає достатньої ефективності від застосування бронходилятаторов і інгаляційних стероїдів, фіброзна картина на рентгенограмах легких досить стійка, що свідчить про неаллергической природі захворювання.
Параметри функції зовнішнього дихання (ФЗД)
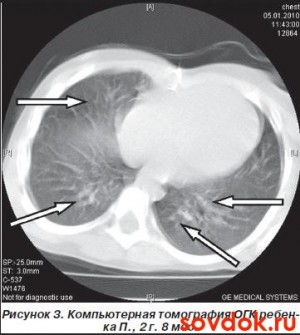 З основних синдромів, які виникають при БЛД у дітей, є:
З основних синдромів, які виникають при БЛД у дітей, є:
- порушення бронхіальної провідності;
- зміна легеневих обсягів;
- гіперреактивність дихальних шляхів;
- порушення дифузійної здатності легень і еластичних властивостей.
Проводився аналіз 18 досліджень по вивченню змін ФЗД у підлітків і дітей від 6 до 19 років, які страждали в ранньому післяпологовому періоді класичною формою БЛД. Було виявлено, що показник зовнішнього дихання в першу секунду завжди був нижчим, ніж у здорових однолітків. Діти з БЛД мали показник обсягу форсованого видиху за першу секунду (ОФВ1) нижче 80%.
З 18 досліджень 4 були спрямовані на вивчення пацієнтів з новою формою БЛД. Відмінностей в показниках ОФВ1 від показників при класичній не було.
W.H. Northway в 1990 році визначив, що у 67% дорослих людей, які перехворіли БЛД в дитинстві, були в наявності обструктивні показники ФЗД, а в 25% випадків реєструвалася незворотні обструктивні зміни бронхів. У цих же пацієнтів знижувалися показники ОФВ1, миттєвої об'ємної швидкості видиху та форсована життєва ємкість легенів (ФЖЄЛ), відбувалося підвищення бронхіального опору і гіперреактивності.
Також в 1998 році вивчалися показники ФЗД у хворих у віці 10 років з важкими формами БЛД в ранньому дитинстві. Ці діти перебували на щадному режимі ШВЛ і не отримували лікування стероїдами і сурфактантом. У них ОФВ1 знаходився на 63% в середньому, а в деяких не дотягував і до 40%. У цій групі досліджуваних порушення бронхіальної провідності згодом наростали, збільшувалася і гіперреактивність.
Інші дослідження
У 2006 році досліджували зміни показників, які характеризують прохідність респіраторного тракту у хворих, які народилися недоношеними. Вік пацієнтів варіював від 8 до 18 років. ОФВ1 у таких пацієнтів завжди було знижено в різному віці в порівнянні з пацієнтами з групи без бронхолегеневої дисплазії.
Бронхолегенева дисплазія : узагальнення інформаційних даних
Якщо зібрати результати всіх досліджень воєдино, виходить картина достовірного зниження ОФВ1 у дітей, підлітків і молодих дорослих. Загальна ємність легень у підлітків за даними плетизмографии не змінюється і залишається в межах норми. ЖЕЛ була на нижній межі норми.
За даними досліджень видно, що більшість дітей, які в ранні терміни життя переносили БЛД, страждають порушеннями дихальної функції в старшому віці, при досягненні підліткового віку. Проявами порушень дихання є:
- порушення провідності бронхів;
- зниження дифузійної здатності;
- гіперінфляція;
- гіперреактивність бронхів;
Досить складно зараз оцінити корисність вище наведених даних в клінічній практиці, тому що більша частина пацієнтів не мають хронічних патологічних станів респіраторної системи в старшому віці, незважаючи на те, що у них є зниження показників ФЗД.
