Діагностика паннікуліта, або захворювань підшкірної клітковини


паннікуліта (Пн) називаються захворювання гетерогенної природи, які характеризуються патологічними змінами в підшкірно-жирової клітковини (ПЖК). Часто дані хвороби захоплюють і опорно-руховий апарат.
Пн різноманітні в своїх клінічних і морфологічних проявах, існує велика кількість форм захворювання, при цьому критеріїв, які б приводили до спільного знаменника діагностику на даний момент немає. Пацієнти з Пн звертаються до різних фахівців саме через поліморфізму клінічних симптомів. Такі ситуації призводять до недостатньо швидкому встановленню діагнозу, а в зв'язку з цим і лікування починається несвоєчасно.
Спроби класифікації
На сьогоднішній час класифікації, яка була б єдиною для всіх країн світу, немає. Деякі автори пропонують своє бачення і впорядковують Пн по етіології і патоморфологічної картині. Таким чином, зараз виділяють септальний (СПН) і частковій панікуліт (ЛПН), тобто запальний процес знаходиться в перегородках сполучної тканини і в часточках жирової тканини відповідно. Обидва варіанти захворювання можуть поєднуватися з явищами васкуліту і протікати без оного.
УЕ це типовий представник септального панникулита. Иммуновоспалительного процес при цій патології неспецифічний. Причин його появи дуже багато:
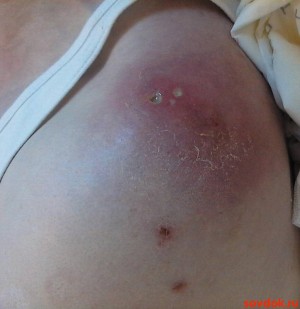
Розрізняють первинну і вторинну УЕ. Первинна найчастіше идиопатическая. Клінічні симптоми, які виникають при УЕ, характеризуються станом імунної системи, етіологією захворювання, локалізацією патологічного вогнища, а також поширеністю.
Діагностувати УЕ можна тільки після ретельно зібраного анамнезу, скарг пацієнта, на підставі клініки і даних досліджень, лабораторних і інструментальних.
Пацієнтці 31 рік і в анамнезі зафіксовано хронічний тонзиліт з 15 років і часті прийоми антибіотиків з цього приводу. У 2009 році були виявлені болючі вузли після чергового загострення тонзиліту. Вузли розташовувалися на лівої гомілки. Проводилось лікування глюкокортикостероїдні гормоном дексаметазоном після чого спостерігалася позитивна динаміка. Через 3 роки тонзиліт спровокував появу ще 2 вузлів на гомілках. Через два місяці гомеопатичної терапії вузли регрессировали. В кінці року знову стався рецидив хворобливих утворень на гомілки.
При надходження загальний стан задовільний, статура нормостеническое, температура тіла в нормі. Інші показники огляду і лабораторних досліджень також виявилися не змінені.
При пальпації утворень на гомілки відзначається хворобливість. При УЗД вузла виявлена ділянка якоїсь розмитості з підвищеною ехогенності і великим вмістом судин.
Діагноз виставлений лікарями звучав, як вузлувата еритема 2-3 стадії і хронічний тонзиліт. Після лікування бензилпенициллином, нестероїдними протизапальними засобами, введення охоронного режиму і локального лікування мазями клобетазолу натрію і гепарину через 21 день хвороба регресувала. За рік загострень патології не було.
З причин захворювання на першому місці з стрептококової інфекцією 9 а вище описаний випадок свідчить про асоціацію УЕ (септальний панікуліт ) з стрептококової інфекцією, зокрема, з ангіною) варто саркоїдоз.

Пацієнтка 25 років від роду надійшла в стаціонар зі скаргами на болючі вузлові утворення на ногах і руках, болі в багатьох суглобах (гомілковостопних, променезап'ясткових) припухлість в них же, підвищення температури тіла до 39С, підвищену пітливість.
Захворіла 7.12 .2013 року, коли з'явився вперше артрит гомілковостопного суглоба. Через 2 дні з'явилися вузли на гомілках, які були різко хворобливими. Ще за кілька днів виникла велика кількість таких же утворень з симптомами загальної інтоксикації (лихоманка, пітливість).
Після огляду у терапевта був виставлений діагноз ймовірного реактивного артриту. Для лікування застосовувався дексаметазон. Ефект виявився позитивним. Однак рецидиви тривали.
За лабораторними даними в крові визначалися запальні зміни. На КТ органів грудної клітини визначалися збільшені лімфатичні вузли і були ознаки хронічного бронхіту . На УЗД вузла глибчатий його будова, деякі ділянки були неехогеннимі і багатими судинами.
Після консультації пульмонолога був виставлений саркоїдоз внутрішньогрудних лімфовузлів. Остаточний діагноз виглядав, як синдром Лефгрена, саркоїдоз лімфовузлів грудної клітини на 1 стадії, вторинна УЕ, поліартрит, гарячковий синдром.
Лікування пацієнтки проведено дексаметазоном з циклофосфамідом парентерально. Потім метилпреднизолон призначили всередину. Також щотижня вводили циклофосфамід в супроводі нестероїдних протизапальних кошти. Терапія призвела до позитивної динаміки захворювання і на справжнім момент пацієнтка перебуває під наглядом лікарів.
Існує безліч захворювань, клінічна картина яких схожа з симптомами УЕ, тому необхідно проводити ретельну диференціальну діагностику. Якщо діффдіагностіке проводиться неправильно або невчасно, призначається неадекватна терапія, що веде до затягування захворювання і появи різних ускладнень і погіршення якості життя людини.

Пацієнтка 36 років звернулася в стаціонар за медичною допомогою на початку 2014 року в зв'язку зі скаргами на ущільнення гомілки, яке було болючим. Пацієнтка вважає, що захворювання вперше з'явилося в 2012 році після гострої респіраторної вірусної інфекції (ГРВІ). Тоді на гомілки виникло хворобливе ущільнення. Лікарі визначили тромбофлебіт. Провели лікування судинними лікарськими препаратами, призначалися фізіопроцедури. З позитивною динамікою пацієнтка завершила лікування. У квітні місяці 2013 року хворобливе ущільнення з'явилося знову. Проводилися лабораторні дослідження, які не виявили запальних змін. На УЗД вен виявлена недостатність перфорантних вен гомілки. Пацієнтка спрямована на консультацію в «НИИР ім. В.А. Насонової », де під час огляду виявлено ущільнення на гомілки. Дані лабораторних та інструментальних досліджень в межах норми. На УЗД внутрішніх органів деякі дифузні зміни підшлункової залози і печінки. На УЗД вузла мікроваскулярізація, глибчатий структури і потовщення ПЖК.
Після всіх обстежень і консультацій виставлений діагноз лобулярний панікуліт , хронічний перебіг, ліподерматосклероз. Варикозне розширення вен нижніх кінцівок. Хронічна венозна недостатність клас IV.
Проведено лікування гідроксихлорохіном через слабку активність хвороби. Через місяць динаміка захворювання позитивна.
Ми представили вашій увазі 3 різні випадки диференціальної діагностики, які на Наразі дуже поширені.
У першій пацієнтки після стрептококової інфекції на тлі антибіотиків та протизапальних препаратів захворювання регресувати. Причому відзначимо колірну динаміку утворень на шкірі: блідо червоний колір на початку до жовто-зеленого забарвлення в кінці захворювання, так званий, симптом цвітіння синця.
Для УЕ дана динаміка дуже характерна і навіть на пізніх стадіях хвороби його можна визначити . Самі вузлики зникають безслідно через 3-5 тижнів. Атрофії шкіри і рубців не спостерігається.
Одночасно з шкірними проявами маніфестує і суглобовий синдром. Зустрічаються болю і набряклість в області суглобів у половини хворих УЕ. Найбільше поширене ураження гленостопних суглобів. регрессированию артритів спостерігається протягом півроку. У таких хворих не розвиваються ураження серця, як при ревматизмі, навіть незважаючи на те, що болі в суглобах з'являються після первинної стрептококової інфекції.
При наявності у пацієнтів з УЕ на тлі клапанної патології серця не відбувається її збільшення. У зв'язку з цим можна сказати, що УЕ не є відображенням активності ревматичного процесу.
На тлі саркоидоза у УЕ є особливості перебігу та прояви:
УЕ (септальний панікуліт ), прикоренева лімфаденопатія, лихоманка і ураження суглобів наводить на думку про синдром Лефгрена. Незважаючи на це, збільшені лімфовузли можуть бути і при туберкульозі легень , хламідіоз, гистоплазмозе, лімфогранулематозі, неходжкинской лімфомі.

У третьої пацієнтки був діагностований ліподерматосклероз (ЛДС), який має схожі прояви з УЕ. ЛДС сам по собі вважається дистрофічних і дегенеративних захворюванням підшкірно-жирової клітковини. Найчастіше він розвивається у жінок середнього віку, які мають надлишкову вагу на рівні ожиріння 1 ступеня і вище, і відноситься до групи лобулярних паннікуліта.
Розвиток ЛДС обумовлено в більшості випадків неправильно обраною тактикою лікування. ЛДС починається гостро з появи хворобливих ущільнень в шкірі. У міру прогресування захворювання відбувається утворення атрофії підшкірно-жирової клітковини, гіперпігментація, ущільнення шкіри.
УЗД вузлів на шкірі є перспективним методом диференціальної діагностики. З переваг методики відзначимо: