Неалкогольний стеатогепатит: патогенез, клініка, діагностика і лікування


неалкогольного стеатогепатиту (НАСГ) прийнято називати запальний процес в печінці у вигляді інфільтрації паренхіми і строми з присутністю вогнищ некрозу. НАСГ це проміжний етап у патогенезі розвитку неалкогольний жирової хвороби печінки (НАЖБП).
Не існує в сучасній МКБ-10 певного єдиного коду, який би відображав всю цілісність і повноту процесу НАЖБП.
Вперше цей термін виник лише в 1980 році, коли J. Ludwig з колегами стали вивчати зміни в печінковій паренхімі і стромі у пацієнтів з ожирінням і інсулінонезалежний цукровий діабет (ЦД), в анамнезі у яких не було вказівок на прийом алкоголю в дозах токсичних для печінки, але при морфологічних дослідженнях тканини печінки цих пацієнтів були виявлені візуальні ознаки алкогольного ураження печінки (алкогольної хвороби печінки (АБП).
Термін же НАЖБП був введений вченими в 2000 році і вживається він на даний момент, як узагальнююче поняття всіх метаболічних розладів печива, де присутнє порушення жирового обміну з накопиченням ліпідів в клітинах і стромі печінки.
Існують пацієнти, які не вживають алкоголь, але мають ті ж симптоми і морфологічні зміни в печінці, що і при алкогольної хвороби печінки.
Жировий гепатоз поширений, за даними японських і італійських дослідників, від 3 до 59%. Варіабельність даних говорить про різних економічних і соціальних моментах Італії та Японії. 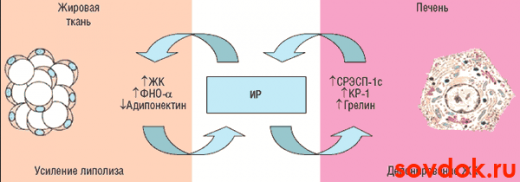
У США НАСГ поширена і не представляє для лікарів якоїсь дивини. Повних і огрядних людей в американській популяції досить багато. З 1967 по 1997 рік відсоток таких людей збільшився з 11% до 25%. На даний момент в Європі людей з надмірною масою тіла налічується близько 11%.
Поширеність НАСГ насправді вище, ніж показують офіційні джерела, так як захворювання може протікати безсимптомно. При підвищенні печінкових ферментів в крові, коли у пацієнтів відсутні будь-яких симптоми і лікування хвороби печінки не потрібно, може бути НАСГ.
Основний направляючої патогенезу є інсулінорезистентність на периферії. Тирозинкіназа порушує передачу імпульсу, який активує рецептори інсуліну.До сих пір немає чіткого уявлення про даному механізмі. Жирова тканина брижі виділяє біогенні речовини, які і знижують чутливість інсулінових рецепторів. Таким чином утилізація глюкози порушується. Резистентність до інсуліну на периферії веде до збільшення рівня гормону в організмі, що в свою чергу призводить до блокування бета-окислення в мітохондріях.
Ще одним важливим гормоном крім інсуліну є лептин, резистентність до якого призводять до порушення бета-окислення жирних кислот в самій печінці, а також до накопичення жирів.
При дані зміни відбувається зниження рівня адипонектину, що знаходиться в жировій тканині. Внаслідок цього процесу порушується проведення сигналів усередині клітин. Цей механізм призводить до затримки жирових субстратів в печінці.
 На печінку токсично впливають і вільні жирні кислоти (СЖК). Під час нормального метаболізму ВЖК проходять нейтралізацію допомогою:
На печінку токсично впливають і вільні жирні кислоти (СЖК). Під час нормального метаболізму ВЖК проходять нейтралізацію допомогою:
Коли розвивається НАЖБП, знижується кількість цих процесів і СЖК накопичуються в організмі в токсичному вигляді. Печінка вражена жировою тканиною може переходити в стадію НАСГ і доповнюватися фіброзом, який ускладнює захворювання.
Причини НАСГ
З причин, що викликають розвиток НАСГ можна виділити вроджені і набуті. З основних патологічних станів варто виділити:
 Важливо під час діагностувати і лікувати НАСГ, так як НАЖБП є незалежним чинником ризику розвитку серцево-судинних захворювань, а ті в свою чергу часто призводять до летального результату або інвалідності.
Важливо під час діагностувати і лікувати НАСГ, так як НАЖБП є незалежним чинником ризику розвитку серцево-судинних захворювань, а ті в свою чергу часто призводять до летального результату або інвалідності.
Раніше вважали, що НАСГ є захворюванням, при якому навряд чи розвинеться цироз печінки (ЦП), однак на сьогоднішній день ЦП розвивається в 40% захворювань НАСГ. При цьому НАСГ може проявлятися не тільки у дорослих, але і у дитячого населення, що тривожно.
Даних про клінічні прояви НАСГ насправді не так багато. Тому що хвороба в більшості випадків ніяк не проявляється. Пацієнти майже ніколи не проявляють скарг навіть на пізніх стадіях хвороби. НАСГ діагностується в основному при підвищенні печінкових ферментів в крові або при інструментальних методах дослідження з приводу іншого захворювання. Ехогенності печінки при НАСГ виявляється в 14% випадків. Однак не всі ці епізоди можна віднести до НАСГ, так як УЗД не може виявити запалення, а лише відкладення жиру. Крім того, якщо дослідження проводиться різними фахівцями пацієнту з високим ступенем ожиріння, результати можуть відрізнятися один від одного в зв'язку з нерівномірними розподілом підшкірно-жирового шару.
Остаточно діагностувати НАСГ можна тільки при проведенні біопсії печінки. У пацієнтів з ожирінням за даними аутопсії НАСГ зустрічається в 18% випадків, а також у 2,5% здорових осіб.
За інформацією американських дослідників в США у 20% здорових за клінічними моментам людей виявлена жирова дистрофія печінки, а майже у 8% НАСГ.
Виявляється ця патологія наявністю в гепатоцитах великих бульбашок, що містять жир. Тканина печінки инфильтрирована нейтрофилами і мононуклеарами, що говорить про запальний процес. Іноді можуть бути присутні ознаки фіброзу або цирозу.
Найчастіше збільшена активність амінторансфераз АСТ, АЛТ. Білірубін зазвичай підвищується в середньому тільки в 15% випадків. Активність лужної фосфатази підвищується у половини пацієнтів. Може бути гемосидероз з підвищеною кількістю іонізованого заліза в крові.
Також відбуваються зміни в рівні багатьох показників, які так чи інакше пов'язані з функціонуванням печінки.
Холудексан є препаратом УДХК, який разом зі статинами потенціює жіросніжающее дію і призводить до зниження шкідливих ліпопротеїнів. Також при скасуванні статинів на тлі Холудексану не відбувається метаболічних порушень в печінці.
Призначають препарат перед сном по 300 мг або 2 рази на добу. Розжовувати капсулу не слід. Тривалість лікування становить від декількох місяців до двох років.