Сталість системи крові характеризується її клітинним складом. На підставі його зміни у дітей краще протікають обмінні реакції, легше переносяться ті або інші захворювання. Основним показником функціонування кровоносної системи є загальний аналіз крові у дітей.
 Дитячий організм унікальний по-своєму. Саме в цей період метаболізм дитини повинен бути спрямований на якомога кращий розвиток всіх органів і тканин, і цього нічого не повинно перешкоджати. Цьому сприяє система кровотворення у дитини, завдяки якій і здійснюється більшість функцій. Саме вона, змінюючись в ту чи іншу сторону, дозволяє дитині якомога швидше подолати будь-які стресові впливу ззовні і повернутися до нормальної життєдіяльності і розвитку.
Дитячий організм унікальний по-своєму. Саме в цей період метаболізм дитини повинен бути спрямований на якомога кращий розвиток всіх органів і тканин, і цього нічого не повинно перешкоджати. Цьому сприяє система кровотворення у дитини, завдяки якій і здійснюється більшість функцій. Саме вона, змінюючись в ту чи іншу сторону, дозволяє дитині якомога швидше подолати будь-які стресові впливу ззовні і повернутися до нормальної життєдіяльності і розвитку.
Згодом, починаючи з дитячого віку, відбувається повне формування і розвиток систем і органів, які найчастіше зазнають такі зміни, щоб нормально функціонувати в певний проміжок часу. Це проявляється інтенсивним зростанням організму в дитячому віці, відносною стабільністю в період від 20 до 40 років і деяким зниженням швидкості обмінних процесів в період старості.
Аналіз крові у дітей: розшифровка
За допомогою цього дослідження стає можливим дізнатись про стан того чи іншого паростка кровотворення, побачити, як організм адаптується до стресів і змін. Які ж особливості аналізу крові у дітей?
Загальний аналіз крові використовується для визначення кількості тих чи інших клітин. Основними клітинами, які визначаються в цьому аналізі, являются:
- эритроциты;
- лейкоциты;
- тромбоциты.
Эритроциты вказують на здатність організму до транспорту кисню. Він використовується більшістю тканин і органів для здійснення обмінних реакцій. Для його перенесення використовується транспортний білок гемоглобін. У структурі міститься атом заліза, який відповідає за приєднання атомів кисню.
 Головною особливістю дитячого організму є те, що на початкових етапах розвитку у дітей міститься набагато більше еритроцитів і гемоглобіну, ніж в організмі дорослого. Це обумовлено тим, що в організмі дитини міститься фетальний гемоглобін особлива форма, що дозволяє приєднати до себе більше кисню, ніж звичайний гемоглобін. У період до 6 місяців в крові дитини міститься більшість, але з часом він замінюється на звичайний гемоглобін. Крім цього для крові новонароджених характерна наявність відносної поліцитемії, макроцитоза і збільшення колірного показника.
Головною особливістю дитячого організму є те, що на початкових етапах розвитку у дітей міститься набагато більше еритроцитів і гемоглобіну, ніж в організмі дорослого. Це обумовлено тим, що в організмі дитини міститься фетальний гемоглобін особлива форма, що дозволяє приєднати до себе більше кисню, ніж звичайний гемоглобін. У період до 6 місяців в крові дитини міститься більшість, але з часом він замінюється на звичайний гемоглобін. Крім цього для крові новонароджених характерна наявність відносної поліцитемії, макроцитоза і збільшення колірного показника.
Збільшення клітин в розмірах, підвищення вмісту в них гемоглобіну обумовлено наявністю у дитини і його матері загального кров'яного русла аж до народження дитини. Так як дитина в утробі матері не отримує кисню ззовні, основним його джерелом може бути тільки материнська кров. Після народження, після переходу на легеневе дихання, зникає необхідність в інтенсивному насиченні дитячого організму кров'ю матері. Через це спостерігається поступове зниження концентрації фетального гемоглобіну і заміщення його на звичайний, краще поєднується з атмосферним киснем. Це пов'язано з розвитком гемолізу еритроцитів і зниженням загальної їх кількості (як результат цього може розвиватися жовтяниця новонароджених).
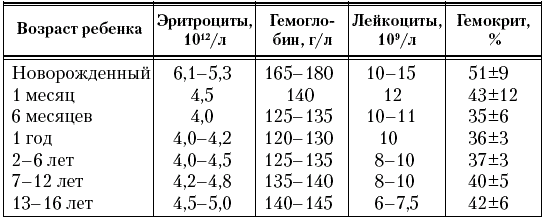
Збільшення колірного показника залежить від рівня гемоглобіну крові. Спочатку приблизні показники еритроцитів і гемоглобіну складають близько 6,0 * 10 ^ 7 і 220 г / л відповідно.
Протягом зростання дитини кількість еритроцитів і гемоглобіну поступово зменшується і до 12 років досягає цифр, близьких до показників дорослої людини 4,0 * 10 ^ 7 еритроцитів і 130 г / л гемоглобіну.
Можливе зниження рівня гемоглобіну нижче 95-100 г у віці 2-3 місяців у здорових доношених дітей. Не варто панікувати через це, так як проведеними дослідженнями було доведено, що у таких дітей немає відхилення по здоров'ю і у них не порушено соматичне і психомоторне розвиток.  Єдиним мінусом може вважатися відносно велика надбавка ваги у таких дітей, яка не відповідає віку і оцінці індексу маси тіла і росту. Якщо ж дитина недоношена, то подібна анемія може розвинутися в період від 3 до 6 тижнів, а рівень гемоглобіну у них знижується до цифр 70-90.
Єдиним мінусом може вважатися відносно велика надбавка ваги у таких дітей, яка не відповідає віку і оцінці індексу маси тіла і росту. Якщо ж дитина недоношена, то подібна анемія може розвинутися в період від 3 до 6 тижнів, а рівень гемоглобіну у них знижується до цифр 70-90.
Швидкість осідання еритроцитів, що має місце і змінюється в процесі запалення і захворювання, протягом дитинства змінюється незначно. Значне її зміна повинна навести на думку про досить небезпечної інфекції. При цьому обов'язково потрібно показати дитину педіатру.
Аналіз крові дитини: полицитемия
У деяких випадках може спостерігатися полицитемия (збільшення еритроцитів у дітей вище 7 і підвищення кількості гемоглобіну понад 200). Таке підвищення можливо в наступних випадках:
- Гірський клімат. За рахунок великої кількості кисню в повітрі стимулюється вироблення еритропоетину, що і призводить до збільшення числа еритроцитів.
- Патологія нирок. Найчастіше причиною полицитемии як у дітей, так і у дорослих є гідронефрома нирки (пухлина, яка сприяє збільшенню еритропоетину).
- Патологія легких. Більш характерна для дорослих людей, особливо з виставленим діагнозом ХОЗЛ, однак можливі випадки розвитку подібного стану і у дітей (хоча і вкрай рідко).
У першому випадку панікувати не варто, так як подібне наростання червоних кров'яних тілець суто адаптационное і фізіологічне при зміні клімату і повернення у звичне середовище проживання рівень еритроцитів стабілізується. Якщо ж має місце патологія нирки, слід негайно звернутися за консультацією до педіатра і онколога.
Лейкоцити в крові у дітей
Іншим не менш важливим показником аналізу крові є лейкоцити. Основна їхня функція, як відомо, підтримка імунітету в людському організмі. При розвитку інфекції відбувається збільшення або зниження їх кількості. За зменшення або збільшення тієї чи іншої групи клітин можна судити про те, який патогенний мікроорганізм присутній в організмі дитини і як з ним боротися.
Вікові зміни показників крові у дітей
На початкових етапах розвитку дитячого організму в крові присутня велика кількість лейкоцитів. Безпосередньо після народження в крові спостерігається лейкоцитоз 16 * 10 ^ 9 клітин. Це обумовлено тим, що при знаходженні в утробі матері через гематоплацентарний бар'єр з материнського організму в організм дитини переходять материнські клітини і антитіла. Завдяки їм може здійснюватися довічний імунітет від деяких видів інфекцій (наприклад, від ураження вірусом герпесу певного виду за умови, що мати дитини перехворіла цією формою).
У міру дорослішання спостерігається поступове зниження кількості лейкоцитів, і до 12 років їх число стабілізується і досягає цифри близько 9 * 10 ^ 9.
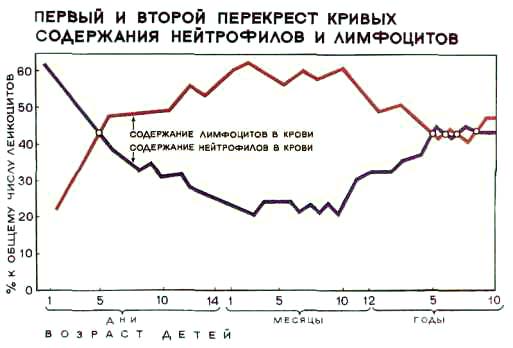
у перші дні життя в крові переважають нейтрофіли (проте їх функція розвинена слабо за рахунок зниження активності опсонінов плазми), а лімфоцитів міститься значно менше. У міру дорослішання, а саме на 5 день життя, їх кількість зрівнюється, а до десятого дня починають переважати лімфоцити. В даний період відбувається так званий перший перехрест лейкоцитів. У віці 5 років відбувається другий перехрест, після чого в крові знову починають переважати нейтрофіли. Процес починається з 1 року, протягом 4 років відбувається поступове зниження лейкоцитів.
В даний період організм дитини практично несприйнятливий до вірусних інфекцій, але, як було сказано, противірусний імунітет починає слабшати після року, з- за чого і спостерігається високий показник випадків вірусних захворювань у дітей (вітрянка, краснуха) після того, як вони йдуть в дитячий сад (а це відбувається якраз у віці 3-5 років).
Однак природний пасивний імунітет, здійснюваний за рахунок материнських антитіл, недосконалий в крові дитини присутні тільки імуноглобуліни класу G.
Інші, більш великі IgA і IgM, не проходять через бар'єр, через це будь-яка вірусна інфекція, потрапляючи в організм дитини, має схильність до генералізації процесу з залученням всіх систем органів, що загрожує розвитком як мінімум сепсису.
Крім цього в перші дні після народження спостерігається зсув лейкоцитарної формули вліво з переважанням молодих незрілих форм. Мутація на даному етапі кісткового мозку і вогнищ екстрамедулярного кровотворення (до виникнення та функціонування яких у дітей є схильність) може привести до розвитку гострих лімфолейкоз з ще більшим збільшенням бластних і незрілих форм лейкоцитів.
У перші дні життя можна побачити, що фракції лімфоцитів розподілені нерівномірно переважають Т-лімфоцити (вони складають до 50% всіх лімфоцитів), дещо менше лімфоцитів групи В 35%, а решта 15% складають незрілі форми.
Збільшення в лейкоцитарній формулі еозинофілів вкаже на наявність паразитарної інфекції, крім того, на підставі їх збільшення можна судити про розвиток бронхіальної астми у дитини вже на ранній стадії, особливо якщо є генетична схильність і напад алергії на респіраторні антигени в анамнезі .
Розшифровка тромбоцитів
 Що стосується системи згортання, то основною особливістю тромбоцитів новонародженого є їх досить висока нестабільність і нездатність здійснення своєї функції в повній міру. Це обумовлено низькою активністю тих факторів згортання, які безпосередньо залежать від вітаміну К (2, 7, 9, 10). За рахунок цього у дітей спостерігається висока схильність до кровотеч, а втрата навіть 100-150 мл крові може стати летальною для ребенка.Часто на тлі такого зниження активності даних факторів можливий розвиток геморагічної хвороби новонароджених на 3 день позаутробного життя. Після цього відзначається зростання кількості тромбоцитів практично до цифр дорослої людини.
Що стосується системи згортання, то основною особливістю тромбоцитів новонародженого є їх досить висока нестабільність і нездатність здійснення своєї функції в повній міру. Це обумовлено низькою активністю тих факторів згортання, які безпосередньо залежать від вітаміну К (2, 7, 9, 10). За рахунок цього у дітей спостерігається висока схильність до кровотеч, а втрата навіть 100-150 мл крові може стати летальною для ребенка.Часто на тлі такого зниження активності даних факторів можливий розвиток геморагічної хвороби новонароджених на 3 день позаутробного життя. Після цього відзначається зростання кількості тромбоцитів практично до цифр дорослої людини.
Яким чином відбувається забір крові у дітей
Принцип особливо нічим не відрізняється від такого у дорослих людей. Відмінності полягають у тому, що у дітей краще брати капілярну чи венозну кров для оцінки периферичного складу кровоносних клітин з подальшою інтерпретацією результату.
Забір крові зазвичай проводиться за допомогою венепункції, проте відразу ж визначаються деякі труднощі. В першу чергу складність представляє невеликий діаметр судин, через що точно в судину потрапити дуже складно. При цьому високий ризик наскрізного пошкодження з утворенням рясної гематоми. За рахунок збільшення гематокриту і загальної кількості клітин в плазмі (з відносно невеликим об'ємом крові) збільшується в'язкість крові, і отримати аналіз крові у новонародженого у великому обсязі (більше 2 мл) практично неможливо, та й за рахунок густоти крові часто спостерігається пошкодження кров'яних клітин, яке іноді дає неправильні результати аналізу.
кров зазвичай беруть з поверхневих вен на тилу кистей, хоча у новонароджених дітей можна взяти кров з поверхневої вени голови або пуповини. Досить рясне кровообіг і відносно великі судини на тилу рук дозволяють отримати при правильній техніці венепункції до 5 мл крові. Дезінфекція перед і після венепункції обов'язкове, так як високий ризик потрапляння інфекційного агента і розвитку інфекції, про яку згадувалося вище.
Підведення підсумків
Аналіз крові є практично єдиним і достовірним методом дослідження у дітей раннього віку. Саме на тому етапі, коли дитина не може конкретно вказати на ті скарги, що у нього є, аналіз крові приходить на допомогу, оскільки, правильно його інтерпретуючи, можна швидко поставити діагноз і зорієнтуватися на правильний курс лікування цього стану. Правильне визначення показників патології і норми є обов'язком будь-якого лікаря, особливо якщо це стосується організму дитини.