гострий панкреатит
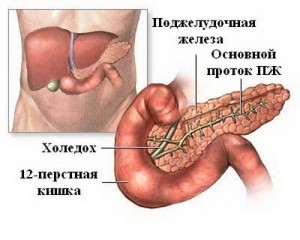 Прогресуюче запалення підшлункової залози, що призводить до зміни її секреторних функцій і пошкодження залози, називають панкреатитом .
Прогресуюче запалення підшлункової залози, що призводить до зміни її секреторних функцій і пошкодження залози, називають панкреатитом .
Причини гострого панкреатиту
Основними причинами виникнення гострого панкреатиту є:
- Хвороби органів травлення (гастродуоденіт, гепатит , холецистит ).
- Алкоголізм.
- Неправильне харчування (зловживання гострої, жирної, солоної їжею).
- Генетична схильність.
- Механічні пошкодження підшлункової залози (в тому числі після оперативного втручання).
- Муковісцидоз.
- Вроджені аномалії розвитку підшлункової залози.
- Желчекаменная хвороба.
- Вживання протягом тривалого часу деяких лікарських речовин ( «азатіопріну», тіазиднихдіуретиків, кортикостероїдів, естрогенів і ряду інших).
- Бактеріальні (мікоплазмоз) або вірусні (вірус Коксакі, свинка) інфекції.
Симптоми гострого панкреатиту
Першим симптомом є поява болів в животі . Вони, як правило, дуже сильні, оперізують. Локалізуються болю у верхній частині живота, можуть віддавати в нижні ребра і в лопатки. Гострий панкреатит без больових відчуттів зустрічається вкрай рідко, тому наявність болю в животі є одним з найважливіших діагностичних ознак панкреатиту.
Гострі болі зазвичай тривають від 1 до 3 днів, потім починають стихати, стають тупими і повністю зникають через тиждень.
Важливою ознакою гострого панкреатиту є блювота. Вона зазвичай часта і не приносить полегшення. Блювота може з'являтися не тільки на початку захворювання, а й пізніше. Поява пізньої блювоти часто свідчить про розвиток ускладнень.
При панкреатиті також спостерігається тахікардія, викликана розвитком інтоксикації організму. Температура тіла хворого зазвичай залишається в межах норми. Її підвищення можливо, якщо протягом панкреатиту ускладнюється запаленням жовчних проток і жовчного міхура.
 Лікар при огляді пацієнта відзначає здуття живота, хворобливість в лівому підребер'ї і під ложечкою при натисканні. Починаючи з п'ятого дня захворювання, в надчеревній ділянці може почати накопичуватися інфільтрат (клітинні елементи з домішкою лімфи і крові). Зазвичай скупчення відбувається при важкому перебігу панкреатиту. Іншим ускладненням, яке може розвинутися в ці ж терміни, є скупчення навколо підшлункової залози рідини (оментобурсит), що може призвести до нагноєння і необхідності оперативного втручання.
Лікар при огляді пацієнта відзначає здуття живота, хворобливість в лівому підребер'ї і під ложечкою при натисканні. Починаючи з п'ятого дня захворювання, в надчеревній ділянці може почати накопичуватися інфільтрат (клітинні елементи з домішкою лімфи і крові). Зазвичай скупчення відбувається при важкому перебігу панкреатиту. Іншим ускладненням, яке може розвинутися в ці ж терміни, є скупчення навколо підшлункової залози рідини (оментобурсит), що може призвести до нагноєння і необхідності оперативного втручання.
Найважливішим діагностичним ознакою гострого панкреатиту є підвищений вміст амілази в сечі.
Панкреатит у дітей протікає важко, часто супроводжується панкреонекроз і може викликати навіть загибель дитини. Симптоми залежать від форми захворювання. Гострий панкреатит у дітей супроводжується такими ознаками:
- Сильні болі у верхній частині живота.
- Занепокоєння і постійний плач у грудних дітей.
- Різке збільшення показників температури тіла.
- Рідкий і частий стілець.
- Відсутність апетиту.
- Блювота під час нападу.
- У положенні сидячи, з нахилом вперед біль стихає.
При появі вищеперелічених симптомів необхідно негайно викликати швидку допомогу і госпіталізувати дитину.
Лікування гострого панкреатиту
В першу чергу, для зменшення патологічного процесу необхідно усунути причини, що викликають запалення підшлункової залози. Для цього пацієнт повинен відмовитися від вживання будь-якого алкоголю, перейти на дієтичне харчування з низьким вмістом жирів, перестати приймати ліки, які можуть пошкодити залозу. Крім цього паралельно з лікуванням панкреатиту починають лікувати хвороби шлунково-кишкового тракту, якщо такі є.
Головними цілями терапії панкреатиту є:
- Зняття больових відчуттів.
- Відновлення функцій підшлункової залози.
- Попередження ускладнень або їх лікування.
Для зняття нападів болю використовують спазмолітики ( «Спазмалгон», «Но- шпа »,« Мебеверин »), наркотичні та ненаркотичні анальгетики. Дозування препаратів визначає лікар.
Для забезпечення спокою підшлункової залози і відновлення її функцій використовують панкреатичні ферменти ( «Панзинорм», «Креон», «Мікразім») і ІПП ( «Езомепразол», «Пантопразол», «Омепразол» , «Плеом»). Кратність прийому, дозування і вибір препарату здійснює лікар.
У разі якщо консервативне лікування панкреатиту не дає результатів, вдаються до оперативної корекції захворювання.
Дієта при гострому панкреатиті
Харчування при гострому панкреатиті має забезпечувати підшлунковій залозі максимальний спокій і сприяти зменшенню панкреатичної секреції.
У перші три дні показано повне голодування. У разі необхідності, для підтримки організму в тонусі, можливо внутрішньовенне введення розчину глюкози. Пити можна воду і мінеральну воду без газу (маленькими ковтками і в невеликих кількостях).
Через кілька днів дієту починають потроху розширювати. Їжа повинна бути тільки варена або приготована на пару. Їжа не повинна бути гарячою чи холодною. Їсти потрібно 6 разів на день, порції повинні бути невеликими. Бажано, щоб їжа була протерта на дрібній тертці.
До кінця першого тижня в раціон можна почати включати слабкий чай, відвар шипшини, картопляне пюре, приготовані на пару нежирні сорти риби, курки, телятини, сухарі з білого хліба, каші (за винятком пшоняної), кефір, киселі, слизові супи.
Ще через кілька днів можна додати в меню морквяне пюре, білковий омлет. Молоко в чистому вигляді вживати не рекомендується. Яблука можна запікати або є їх в протертому вигляді.
Заборонено вживати солоні, копчені, мариновані і консервовані продукти, алкоголь, вершки, здобне тісто, сметану, сало, смажені страви.
Для того щоб панкреатит не перейшов в хронічну форму необхідно дотримуватися дієти протягом року. Дуже важливо також не допускати переїдання, так як це створює додаткове навантаження на підшлункову залозу і провокує повторення нападу.