Методи діагностики алергії
Найбільш поширеними способами визначення виду алергену, який спровокував розвиток імунної відповіді, є різні шкірні проби і провокаційні тести. Але ці методи діагностики алергії не можуть бути застосовані при наявності:
- загострення алергічного або общесоматического захворювання;
- туберкульозу;
- вагітності;
- будь-якого гострого інфекційного процесу;
- загострення психічних захворювань і т.д.
Також дослідження не проводиться на тлі прийому протиалергічних або глюкокортикоїдних препаратів. Але будь-які результати вважаються достовірними лише протягом півроку після проходження тестів.
Шкірні проби
Сьогодні розрізняють наступні види проб:
- Скаріфікаціонние. Дослідження проводиться на внутрішній поверхні передпліччя, природно, після попередньої обробки антисептиком. Його суть полягає в нанесенні на шкіру крапель випробовуваних розчинів і виконанні крізь них так званих насічок, тобто подряпин, стерильними скарифікатор (окремими для кожного алергену) на відстані 5 см один від одного. Реакцію оцінюють через 1/3 години, а потім через добу або двоє. За допомогою цього методу за один раз можна перевірити чутливість організму до 10 різних речовин.
- Prick-test є вельми чутливим і зручним. Він полягає у використанні голки з обмежувачем, який не дає зробити укол на глибину більше 0,1 см. Проба також реалізовується через краплю досліджуваного розчину алергену. Оцінку результатів проводять через 10-15 хвилин в залежності від виду досліджуваних речовин.
- Внутрішньошкірні проби показані при наявності сумнівних або негативних результатів скаріфікаціонних тестів. Для них використовуються окремі стерильні шприци туберкулінового типу, якими в шкіру вводять по 0,02 мл кожного розчину.
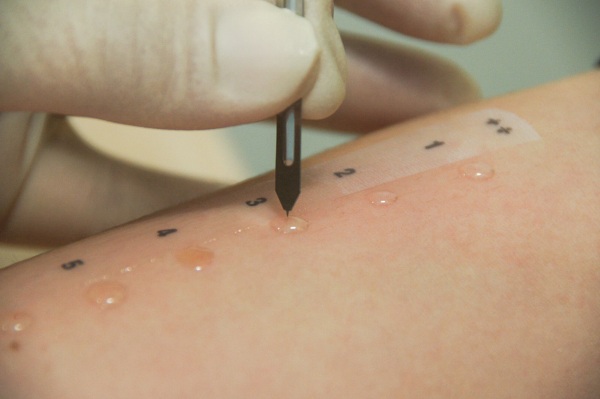
Шкірні проби
При кожній пробі роблять контрольну насічку або укол з 0,01% розчином гістаміну. Оцінку результатів проводять шляхом порівняння розмірів утворилися пухирів і почервоніння в місці введення алергенів з контролем.
Провокаційні тести
Іноді при здійсненні шкірних проб реакція може виявитися хибнопозитивної, що провокується підвищеною чутливістю дрібних судин шкіри до механічного пошкодження або присутнього в розчинах алергенів консерванту. У таких випадках вдаються до високоточних провокаційним тестів:
- назального крапельному. Цей метод застосовується для діагностики поллинозов або цілорічного риніту, причиною якого може бути побутовий пил. Його суть полягає в закапуванні в одну з ніздрів 3 крапель контрольної рідини. Якщо у відповідь на це ніяких змін слизової оболонки носа не спостерігається, переходять безпосередньо до тіста, тобто закапування 3 крапель випробуваного речовини в тій концентрації, в якій була отримана сумнівна реакція при внутрішньошкірних пробах. Через 10-15 хвилин оцінюють стан пацієнта. У тих випадках, коли воно залишається незмінним, вводять більш концентрований розчин. Реакція вважається позитивною при розвитку закладеності носа, чхання або ринореи.
- інгаляційного. Тест в основному застосовується для діагностики бронхіальної астми та полягає в 3-хвилинної інгаляції слабким розчином випробуваного алергену. Проба вважається позитивною при появі свистячих хрипів, помітному подовженні видиху, зниженні ЖЄЛ і ФОР (життєва ємність легенів і форсований об'єм видиху).
Проведення провокаційних тестів пов'язане з високим ризиком розвитку анафілактичних реакцій. Тому вони виконуються тільки в умовах стаціонару або спеціалізованих алергологічних кабінетів, тобто там, де є можливість негайно надати пацієнтові невідкладну допомогу.
Лабораторні методи
на відміну від шкірних проб і провокаційних тестів, діагностика алергії за аналізом крові може проводитися і в фазі загострення захворювання.
- Реакція пасивного перенесення по Праустніцу — Кюстнера, або ж непрямий метод постановки шкірних проб, ґрунтується на оцінці реакції після внутрішньошкірного введення 0,1 мл сироватки крові пацієнта з наявністю в ній передбачуваних специфічних lgE. Через добу в ту саму ділянку шкіри вводять 0,02 мл передбачуваного алергену. Через 20 хвилин оцінюють результат.
- Визначення аллергоспеціфіческіх lgE:
- Метод RAST (радіоаллергосорбентний тест) відрізняється найбільшою специфічністю і точністю, оскільки в його основі лежить зв'язування специфічних lgE з алергеном, закріпленим на паперовій пластинці. Після змивання неспецифічних імуноглобулінів в час, що залишився вміст додають мічені антитіла, а реакцію оцінюють по сформованому радіоактивного комплексу.
- Метод ІФА (імуноферментний аналіз) полягає в нашаровуванні сироватки крові хворого на мікропланшет з адсорбованим набором алергенів. До них додають антіантітела до lgE, мічені ферментом, і спеціальні фарбують реагенти. За інтенсивністю кольорової реакції оцінюють концентрацію специфічних lgE за допомогою фотометра.
Іноді для уточнення діагнозу і виявлення імунних відповідей уповільненої типу застосовують інші лабораторні тести, в тому числі реакції :
- прямого специфічного пошкодження базофілів крові;
- пасивної гемаглютинації (РПГА);
- деструкції огрядних клітин;
- гальмування міграції лейкоцитів крові (РТМЛ).
Метод Фолля
В останні роки все більшою популярністю користується комп'ютерна діагностика алергії. Її суть полягає в оцінці частоти електричних коливань, створюваних нервовими клітинами в електропунктурних точках. Завдяки цьому методу можна точно дізнатися про наявність функціональних змін в організмі і відповідно до їх характером підібрати кожному пацієнтові відповідне лікування.
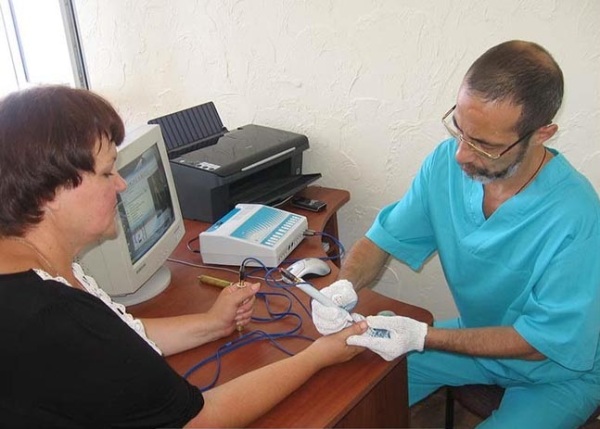
Діагностика за допомогою методу Фолля
Діагностика алергії у дітей
У педіатрії найчастіше застосовуються шкірні проби, так як з їх допомогою за невеликі гроші можна визначити підвищену чутливість до найширшого спектру різних по природі алергенів. Але оскільки формування імунної системи триває аж до 5 років, а процедура пов'язана з деяким дискомфортом, до цього віку шкірні проби малюкам не роблять.
Діагностика алергії у дітей до 5 років зазвичай здійснюється за допомогою лабораторних досліджень. Так, підвищена чутливість до продуктів харчування, як правило, визначається за допомогою реакції пасивного перенесення. Але в цілому в цей період вона мало інформативна, оскільки часто дає помилкові дані.