Мікроскопічний поліангіїт
Мікроскопічний поліангіїт — важка хвороба групи системних васкулітів, при якій запалюються невеликі судини (капіляри, венули, артеріоли), з'являються некротичні області в тканинах, розташованих поруч. Найбільше схильні до такі органи, як легені та нирки.
Види
За характером розвитку захворювання виділяють такі його різновиди:
- латентний — характеризується кровохарканием, суглобовим синдром і гематурією;
- підгострий — бистропрогрессирующий гломерулонефрит і важкий перебіг нефротичного синдрому;
- блискавичний — швидкенаступ смертельного результату (протягом декількох від 10 до 14 днів), провокуючим фактором стає гостра ниркова недостатність або легенева кровотеча;
- безперервно рецидивний — володіє неспецифічною симптоматикою, кожні півроку або рік настає період загострення, часті кровохаркання, гломерулонефрит.
Залежно від того, яка область тіла постраждала, поділяють:
- некротізіруюшій гломерулонефрит — нирки;
- лейкоцитокластичний венулами — шкірні покриви;
- геморагічний альвеоліт (капілярів) — легкі;
- порушення артерій середнього і великого розміру — зустрічаються нечасто.
Причини
На сьогоднішній день точної причини, яка провокує появу даного виду захворювання, не виявлено. Однак вчені активно працюють над вирішенням цієї проблеми. Пильна увага направлено на иммуногенетические аспекти патологічних процесів, а також вплив вірусних інфекцій на перебіг захворювання.
Точно встановлено, що процес появи мікроскопічного поліангііта пов'язаний з формуванням антитіл до цитоплазми нейтрофілів (ANCA). Це провокує порушення цілісності ендотелію судин.
На активному етапі розвитку патологічних відхилень антінейтрофільние цитоплазматические антитіла в організмі виявляються у всіх хворих.
Симптоми
Ознаки, які можуть свідчити про наявність мікроскопічного поліангііта:
- невисока температура тіла протягом тривалого періоду;
- нічна пітливість;
- погане загальне самопочуття, слабкість і нездужання;
- мігруючі міалгії і артралгії;
- легеневий і печінковий синдроми;
- порушення в нормальній функціональності верхніх дихальних шляхів, яке може виражатися в середньому отиті, риніті виразково-некротичного або атрофічного типу, синуситі;
- синовити п'ястно-фалангових і міжфаланговихсуглобових зчленувань;
- збої в роботі зорового органу (це може бути кератит, увеїт, кон'юнктивіт, епісклерит);
- артрити різних суглобів;
- геморагічний альвеоліт;
- хворобливі відчуття в грудній клітці;
- дихальна недостатність;
- артеріальна гіпертензія;
- кровохаркання;
- задишка, яка з плином часу погіршується;
- в рідкісних випадках кровотеча в легенях або кишечнику;
- гостра ниркова недостатність;
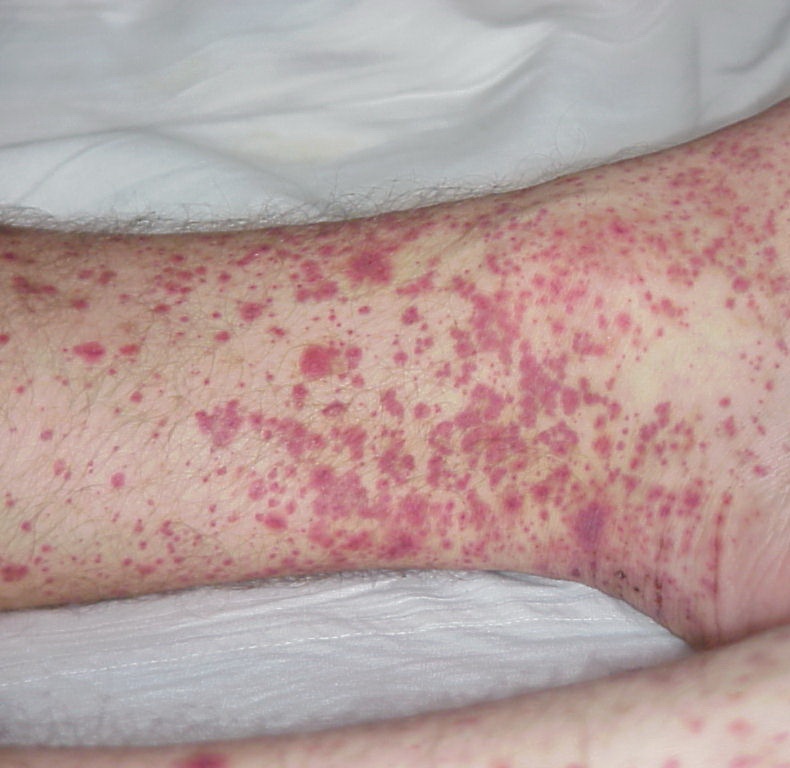
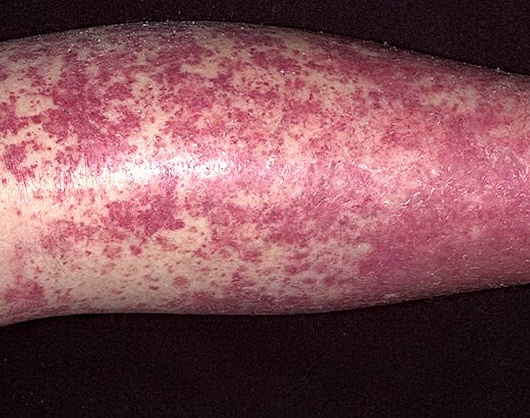
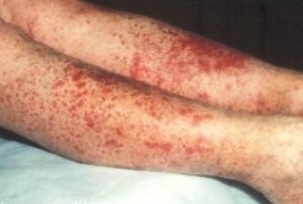
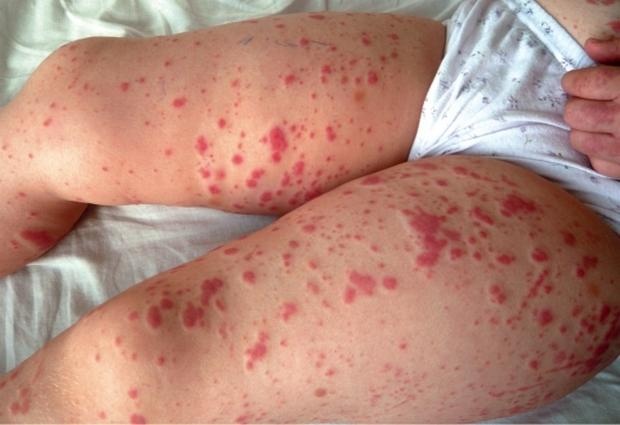
- патологічні зміни шкірних покривів (судинна пурпура, виразки, асептичнінекрози м'яких тканин, еритема, висипання вузликового або бульозної типу, ливедо);
- протеїнурія і гематурія (виявлення білка і крові в сечі);
- ішемічний ентероколіт;
- бронхообструктивний і нефротичний синдроми.
Найбільш небезпечні симптоми, які в змозі привести до значного погіршення стану, — кровохаркання, високий рівень креатиніну, висока протеїнурія, олігурія.
Швидкому летального результату сприяють гостра дихальна і ниркова недостатність, легенева кровотеча, інфекційні ускладнення.
Діагностика
Щоб встановити діагноз і виявити всі супутні відхилення, знадобляться консультації лікаря-офтальмолога, нефролога, отоларинголога, дерматолога, пульмонолога, ревматолога, фтизіатра.
Нетиповою імунологічних маркером , який говорить про розвиток хвороби, вважається наявність в кров'яної сироватці антитіл до цитоплазми нейтрофілів. Для виявлення ступеня розвитку проблеми проводяться такі дослідження:
- загальний аналіз крові та сечі;
- аналіз на вияленіе заліза в сироватці крові;
- тест на С- реактивний білок, креатинін, фібриноген і електроліти;
- біопсія легені, слизової оболонки верхніх дихальних шляхів, нирки, шкірних покривів;
- сцинтиграфія;
- комп'ютерна томографія і рентгенографія грудної клітки для виявлення двосторонньої осередкової інфільтрації, в запущеній стадії хвороби — легеневий фіброз;
- ультразвукова діагностика;
- радиоизотопная перевірка.
Лікування
Для здійснення лікувальної терапії необхідно записатися на прийом до лікаря-ревматолога.
Лікування полягає в купірування симптомів, різких погіршень і максимальному поліпшенні стану пацієнта. Така лінія оздоровлення тягне за собою постійне спостереження лікаря і довічну терапію імуносупресивними глюкокортикоїдами і циклофосфамідом.
Іноді застосовується пульс-терапія, при якій призначаються високі дози глюкокортикостероїдних препаратів на короткий термін. Найчастіше в даному випадку використовується метилпреднізолон в поєднанні з плазмаферезу.
У складних ситуаціях дієвим методом вважається екстракорпоральна гемокоррекция (каскадна фільтрація плазми, кріоафереза, лімфоцітаферез).
У разі настання повної ремісії лікування все одно не припиняється, виконується підтримуюча терапія.
Профілактика
Профілактичних заходів, які послужили б попередженням виникнення хворобливого стану, на даний момент не розроблено.