Лейкоплакія (ЛКП)
Лейкоплакия (ЛКП) — дерматологічне захворювання, що виявляється вогнищевим запаленням слизової оболонки (СО) ротової порожнини, губ, геніталій з подальшим її ороговением.
Вид
У клінічному перебігу недуги розрізняють наступні форми:
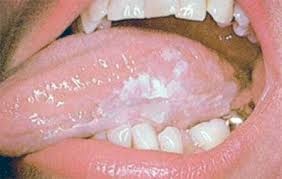
- плоска — нагадує плівку на поверхні;
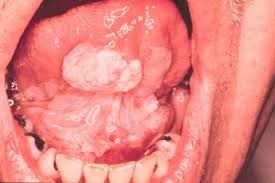
- веррукозная — бородавчаста-бляшечная піднесення;
- ерозивно — з ерозованою поверхнею;
- Таппейнера ЛКП — зроговіння в секторі м'якого піднебіння.
За ступенем поширення симптоматики зустрічаються ізольовані і множинні ЛКП-осередки.
Причини
Основними факторами ЛКП-розвитку визнані різного роду подразники екзогенного походження. Це можуть бути джерела термічного, механічного, хімічного дії. Найчастіше в клінічній практиці доводиться стикатися з випадками множинного їх впливу.
Багато дослідні джерела провідну роль в ЛКП-виникненні відводять гарячого тютюнового диму і травматизму різної локалізації. Крім цього, не виключається провокує вплив тертя зубних протезів, алкоголю.
Відзначено також, що стимулююча дія в патогенезі цієї недуги грають генетичні аспекти, розлади проникності клітинних мембран, дефіцит вітаміну & nbsp А.
Статистика клінічної практики свідчить про те, що частота виникнення ЛКП-патології у чоловіків значно перевищує аналогічні показники у жінок.
Ця хвороба в 17-30% випадків схильна до злоякісної трансформації.
Симптоми
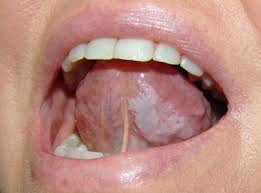
На початковому етапі ЛКП-розвитку основною клінічною ознакою служить СО-запалення на обмеженій ділянці. Далі процес локального зроговіння відрізняється специфічністю залежно від місця і форми патології. Головні місця ЛКП-змін — слизові щік, кутів рота, нижньої губи, язика, дна ротової порожнини, геніталій.
ЛКП-плоскі відхилення нагадують сухі, чітко відмежовані зони покриті плівкою, без інфільтрату і ущільнень. ЛКП-веррукозную області підносяться над СО-поверхнею у вигляді бородавок і бляшок блідо-молочної тональності. ЛКП-ерозійні ділянки покриті болючими ерозіями різної конфігурації. Таппейнера ЛКП супроводжується зроговінням і блідо-сірим нальотом з червоними крапками на слизовій неба.
Дуже важливо при виявленні подібної симптоматики негайно записатися на прийом до дерматолога і пройти спеціалізоване обстеження. При відсутності лікувальних заходів гиперпластические ЛКП-зміни проходять Метапластична перетворення з ризиком подальшої малігнізації.
Діагностика
ЛКП-діагностика грунтується на виявленні під час огляду хворого специфічних клінічних проявів недуги з урахуванням їх одиничної або множинної локалізації. Передує фізикальному огляду пацієнта збір анамнезу, в ході якого уточнюються відомості, що ідентифікують етіологічні фактори хвороби.
У сумнівних ситуаціях підтвердження ЛКП-симптоматики вимагає реалізації гістопатологічних і цитологічних досліджень. Біопсія виконується за допомогою маніпуляційного інструментарію, відбір біоптату з жіночих геніталій проводиться з використанням кольпоскопії.
Гістологічний аналіз визначає наявність в біоматеріалу вираженого акантоз, епітеліальних виростів, лімфоїдної-клітинного інфільтрату. Іноді також фіксується клітинна атипія і дискомплексація клітин шипуватий шару.
Показано також проведення консультацій отоларинголога, онколога, гінеколога.
Лікування
Перед призначенням терапевтичних заходів в обов'язковому порядку уражені осередки досліджуються на наявність онкологічної трансформації. Після чого в першу чергу реалізується етіотропна терапія, усуваються дратівливі джерела, що викликали запальні явища.
Для лікування плоскої форми найчастіше досить консервативної терапії з використанням адаптогенів, гормональних засобів та вітамінів А, С, Е.
В інших клінічних випадках уражені області обробляються методом лазеро- і кріодеструкції. При цьому відновлювальні терміни СО-цілісності залежать від інтенсивності і експозиції деструктивних сеансів.
Прискоренню репаративних процесів після фізичного впливу і зниження небезпеки виникнення рецидивів сприяє курс консервативної терапії.
Профілактика
ЛКП-профілактика заснована на своєчасному виявленні та усуненні факторів-подразників недуги, заборону куріння і обмеження вживання алкоголю. З цією метою застосовується також медикаментозна корекція. Після закінчення терапії пацієнти потребують диспансерного спостереження протягом 1-2 років, щоб уникнути рецидивів.