Токсикодермія: симптоми і лікування
Токсикодермія (або токсикоаллергический дерматит) є гострим запаленням шкірних покривів, що виникають під впливом алергену, токсичного або токсично-алергічного чинника, який проникає в організм через травний тракт, дихальні шляхи або при внутрішньовенному, внутрішньом’язовому або підшкірному введенні. Вона відрізняється від інших дерматитів тим, що провокує агент потрапляє не безпосередньо на шкіру, а проникає в неї разом зі струмом крові – гематогенним шляхом. Поговоримо про симптоми токсикодермії та способи лікування цієї патології.
Зміст
Фахівці відзначають, що в останні роки кількість хворих з таким захворюванням стрімко збільшується. Швидше за все, це явище обумовлене появою більшої кількості людей з алергією, погіршенням екології та створенням нових лікарських препаратів, косметичних продуктів і засобів побутової хімії, що містять речовини, здатні проникати в загальний кровотік.
У більшості випадків дерматологів доводиться стикатися з хворими, у яких токсикодермія викликається лікарськими засобами. Вони становлять 50-60 % від усіх пацієнтів з таким діагнозом. Викликати запалення шкірних покривів здатний будь-препарат, але частіше таку реакцію викликають антибіотики, барбітурати, анальгетики, сульфаніламіди, транквілізатори, галоїди, вітаміни групи В, нікотинова та аскорбінова кислота, з’єднання хініну і миш’яку, сироватки і вакцини, йод та ін., А 7 % хворих з лікарської токсикодермію потрапляють до лікаря після прийому кортикостероїдів та антигістамінних препаратів.
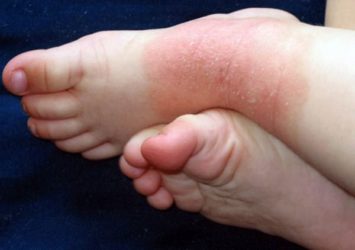 На другому місці по частоті – 10-12% від усіх хворих – знаходяться запальні реакції шкірних покривів, викликані вживанням харчових продуктів. Причиною розвитку цього виду токсикодермий – аліментарних – є або речовини, що знаходяться в самому продукті, або ті сполуки, які утворюються в ньому при приготуванні або зберіганні. Крім цього, спровокувати запалення шкіри здатні деякі консерванти, стабілізатори, барвники та інші хімічні компоненти, що використовуються в харчовій промисловості.
На другому місці по частоті – 10-12% від усіх хворих – знаходяться запальні реакції шкірних покривів, викликані вживанням харчових продуктів. Причиною розвитку цього виду токсикодермий – аліментарних – є або речовини, що знаходяться в самому продукті, або ті сполуки, які утворюються в ньому при приготуванні або зберіганні. Крім цього, спровокувати запалення шкіри здатні деякі консерванти, стабілізатори, барвники та інші хімічні компоненти, що використовуються в харчовій промисловості.
Токсикодермія може провокуватися різноманітними металами, які використовуються для виготовлення зубних протезів, конструкцій, що застосовуються в ортопедії, нейрохірургії, травматології та інших галузях медицини. До складу таких сплавів часто входять такі метали, як молібден, нікель, хром і кобальт. Потрапляючи в загальний кровотік, вони провокують алергічні реакції, що виражаються в запаленні шкірних покривів.
Аутотоксическая токсикодермія може спостерігатися у людей з порушенням обміну речовин, яке приводить до накопичення в організмі токсинів і алергенів. Такі стани можуть спостерігатися при захворюваннях нирок і травних органів, ракових пухлинах тощо
Ще одним частим провокуючим токсикодермії фактором є побутова хімія та косметична продукція. Серед цих незмінних атрибутів сучасного життя особливо можна виділити миючі засоби і пральні порошки, лаки, фарби, епоксидні смоли, барвники для волосся, хутра або одягу, інсектициди та ін
Вираженість ураження шкірних покривів при токсикодермії залежить не тільки від кількості та антигенної активності алергену, але і від схильності контактує з ним людини до таких алергічних реакцій, як кропив’янка, сонячний дерматит, професійна екзема, алергічний риніт, бронхіальна астма і ін
Різновиди токсикодермий
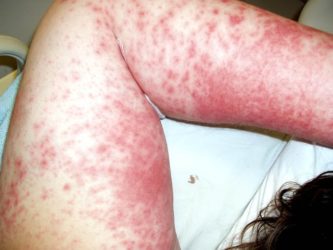 Залежно від причини токсикодермії поділяють на:
Залежно від причини токсикодермії поділяють на:
- медикаментозні;
- аліментарні;
- професійні;
- аутотоксические.
В залежності від клінічних проявів виділяють такі форми токсикодермий:
- плямиста;
- папульозний;
- вузлувата;
- везикулезная;
- пустулезная;
- бульозна;
- синдром Стівенса-Джонсона;
- синдром Лайєлла;
- рідкісні форми.
В залежності від вираженості клінічних симптомів виділяють такі форми токсикодермії:
- поширені – для них характерні множинні висипання, ураження слизових оболонок і внутрішніх органів (нирок, печінки, серця), підвищення температури і важкий стан хворого;
- фіксовані – для них характерна поява кількох еритематозних плям, які регресують через 10 днів і рецидивують при повторному впливі провокуючого агента.
Симптоми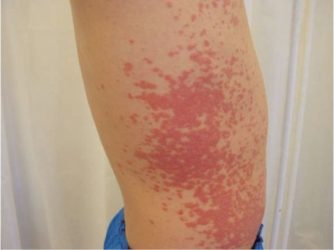
Плямиста токсикодермія
Майже завжди токсикодермії розвиваються гостро і проявляються в появі на шкірних покривах симетричних, мономорфных і поширених сверблячих висипів. Елементи шкірних висипань різні, і вони можуть локалізуватися не тільки на шкірі, але і на слизових оболонках.
У деяких випадках токсикодермії супроводжуються появою загальних симптомів:
- нездужання;
- лихоманка;
- періодичні болі в суглобах;
- збої в роботі нервової системи: порушення сну, підвищена дратівливість, депресивні стани, емоційна лабільність тощо;
- геморагічний синдром (при ураженні стінок судин);
- симптоми токсико-алергічного ураження нирок і печінки.
Плямиста токсикодермія
Серед цієї форми токсикодермії можна виділити такі різновиди:
- гиперемические;
- геморагічні;
- пігментні (токсичні меланодермии від кам’яного вугілля, миш’яку, вуглеводнів нафти або метациклін).
На тілі хворого з’являються плями, які можуть бути відокремленими (розеолезная токсикодермія) або зливаються між собою (еритродермія). Елементи висипу іноді мають кольцевидный характер, а після їх зникнення шкірні покриви лущаться. Якщо такі висипання розташовуються на підошвах або долонях, то на їх місці може відбуватися повне відторгнення рогового шару шкіри.
При початку лущення шкірних покривів в центрі розеолезнообразных плям присутні симптоми рожевого лишаю Жибера. Висипання супроводяться свербінням і загострюються при повторному контакті з провокуючим агентом.
Папульозний токсикодермія
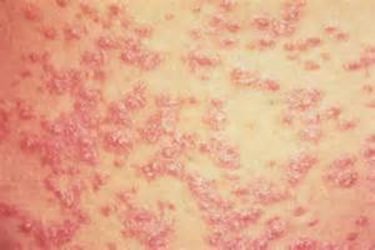 Для цієї форми токсикодермий характерно поширене ураження шкірних покривів. Захворювання проявляється появою плоских багатокутних папул, які своїм зовнішнім виглядом нагадують шкірні зміни при червоному плоскому лишаї. Висип може провокуватися тривалим прийомом лікарських засобів: тетрацикліни, ПАСК, хінін, стрептоміцин, хінгамін, препарати ртуті, йоду та ін
Для цієї форми токсикодермий характерно поширене ураження шкірних покривів. Захворювання проявляється появою плоских багатокутних папул, які своїм зовнішнім виглядом нагадують шкірні зміни при червоному плоскому лишаї. Висип може провокуватися тривалим прийомом лікарських засобів: тетрацикліни, ПАСК, хінін, стрептоміцин, хінгамін, препарати ртуті, йоду та ін
Везикулезная токсикодермія
Для цієї форми токсикодермий характерно поява поширеною висипу у вигляді великих везикул, які облямовані гиперемированным вузьким віночком. Такі ж елементи шкірних змін можуть локалізуватися і на долонях і підошвах.
Пустулезная токсикодермія
Ця форма токсикодермий зазвичай викликається прийомом лікарських засобів на основі галогенів (брому, фтору, йоду). Крім цих лікарських засобів запалення шкіри може провокуватися барбітуратами, ізоніазидом, препаратами літію, стероїдами, вітамінами В6 і В1.
Під впливом лікарських засобів відбувається активація стафілококів, що знаходяться в сальних залозах. Речовини, що містяться в ліках, виділяються разом з шкірним жиром, і цей факт викликає більш сильне пошкодження саме тих ділянок, на яких розташовано більшу кількість сальних залоз (спина, груди, обличчя). З’являється висип являє собою вугри – бромисті, йодисті і пр.
Бульозна токсикодермія
Бульозна токсикодермія може протікати в двох формах:
- локалізованої (фіксованого);
- поширеною (дисемінований).
При локалізованої на тілі хворого з’являється одне або кілька плям. Вони мають округлу форму і діаметр близько 2-3 див. Через кілька днів вони стають синюшними, а потім коричневими. У центрі деяких з них з’являються бульбашки.
Зазвичай такі плями утворюються на статевих органах і слизової рота, але вони можуть бути і на інших ділянках тіла. При ураженні ротової порожнини бульбашки швидко розкриваються і оголюють ерозії, доставляють хворого істотний дискомфорт під час прийому їжі.
Саліцилати, в тому числі і аспірин, можуть стати причиною локалізованої бульозної токсикодермії.
Локалізована бульозна токсикодермія зазвичай провокується прийомом антибіотиків, саліцилатів, сульфаніламідів, барбітуратів, миш’яку, хлоралгідрату та інших лікарських засобів. При кожному повторному прийомі препарату симптоми загострюються в тому місці, де вони вже спостерігалися. При цьому в осередку ураження посилюється пігментація. Крім цього, повторний прийом ліків викликає поширення висипки і на інші ділянки тіла. При відміні препарату висипання зникають через 7-10 днів, але при рецидивах протікають триваліше.
Поширена бульозна токсикодермія за своїми симптомами схожа з проявами багатоформна ексудативної еритеми, і її поява не пов’язана з прийомом лікарських препаратів. На слизових оболонках, теле, тильної поверхні стоп і кистей хворого з’являються множинні пухирці, які доставляють незначний свербіж. На тлі висипань у хворого присутні катаральні симптоми. Як і багатоформна ексудативна еритема, поширена бульозна токсикодермія загострюється навесні і восени.
Синдром Стівенса-Джонса
Цей синдром є найважчою формою багатоформна ексудативної еритеми. Він починає проявляти себе раптово з підвищення температури до 40 °С. Найбільш часто синдром спостерігається у осіб 20-40 років (переважно чоловіків) і вкрай рідко серед дітей до 3 років.
Як правило, така форма захворювання провокується прийомом медикаментів. У першу чергу такими препаратами можуть стати нестероїдні протизапальні, антибіотики, сульфаніламіди та регулятори центральної нервової системи. Також спровокувати таку важку алергічну реакцію можуть продукти, що утворюються в організмі при карциномах та лімфомах. У ряді випадків причину розвитку синдрому з’ясувати не вдається.
У хворого з’являються наступні загальні симптоми:
- слабкість;
- лихоманка;
- підвищення температури;
- болі в м’язах і суглобах;
- головний біль;
- почастішання пульсу.
Можуть з’являтися такі катаральні явища та ознаки ураження травного тракту:
- кашель;
- біль у горлі;
- блювання;
- діарея.
Через кілька годин або через добу в ротовій порожнині з’являються бульбашки великих розмірів, які розкриваються і оголюють ерозії. Вони покриваються жовтуватими або сіро-білими плівками з ділянками згорнулася крові. Такі виразки спостерігаються і на червоній облямівці губ. З-за подібних поразок хворий з працею їсть і п’є.
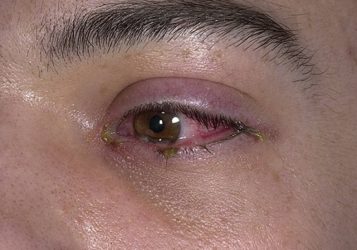
Поразка очей при синдромі Стівенса-Джонсона.
Ураження слизової оболонки очей протікає з симптомами алергічного кон’юнктивіту. На очах можуть утворюватися бульбашки, що залишають після свого відкриття ерозії рогівки або кон’юнктиви. Вторинне інфікування може викликати розвиток іридоцикліту, блефариту та кератиту.
У 50% хворих розвивається ураження сечостатевих органів. Воно проявляється у вигляді циститу, уретриту, вульвіту або вагініту. Після загоєння ерозій може утворюватися стриктура уретри.
При синдромі Стівенса-Джонсона на шкірі хворого переважно в області промежини і тулуба утворюється багато пухирів багровим забарвлення. Їх розміри досягають 3-5 см, а в їх центрі з’являються пухирі, наповнені серозною або кров’янистою рідиною. Після розтину пухирів на тілі утворюються ерозії яскраво-червоного кольору. З часом вони покриваються кірками.
Нові висипання при синдромі Стівенса-Джонсона можуть з’являтися протягом 2-3 тижнів, а їх загоєння займає близько 1,5 місяців. Протягом цього періоду у хворого можуть розвиватися наступні ускладнення:
- кровотечі із сечового міхура;
- гнійні процеси в області ерозій через вторинного інфікування;
- бронхіт;
- пневмонія;
- коліт;
- гостра ниркова недостатність;
- сліпота.
Саме із-за деяких цих ускладнень летальний результат настає приблизно у 10% хворих.
Синдром Лайєлла
Цей синдром може розвиватися при прийомі сульфаніламідів, аспірину, антибіотиків, протитуберкульозних, протисудомних та протизапальних засобів. Частіше він провокується одночасним попаданням в організм декількох з цих ліків.
На тлі прийому препаратів у хворого раптово підвищується температура до 39-40 °С і вже через кілька годин на обличчі, тулубі, статевих органах та кінцівках з’являються набряклість і доставляють біль плями різного розміру з рожевою або червоною забарвленням. Деякі з них зливаються.
Приблизно через 12 годин шкірні покриви починають відшаровуватися і на них утворюються бульбашки, які після розтину залишають ерозії. При незначному механічному впливі на шкіру у хворого спостерігається симптом Нікольського – відшарування епідермісу.
Після цього на закінчення короткого відрізка часу шкірні покриви стають червоними (як при II-III ступені опіку) і болючими. Шкіра зморщується, і на окремих її ділянках може з’являтися висипка – дрібні петехії.
Ураження слизових зачіпають не тільки очі, геніталії, порожнину носа і рота, але і внутрішні органи – шлунок, бронхи, сечовий міхур та ін. Такі дефекти кровоточать і доставляють біль.
Загальний стан хворого швидко погіршується, і у нього спостерігаються такі симптоми:
- спрага;
- головний біль;
- випадання волосся і нігтів;
- сонливість;
- втрата орієнтації;
- зниження потовиділення;
- згущення крові;
- відсутність сечі.
Ураження внутрішніх органів призводять до розвитку ниркової недостатності. Вогнища ураження шкіри можуть інфікуватися.
Рідкісні форми
Алергічний васкуліт
До рідко зустрічається формам токсикодермий відносяться:
- алергічний васкуліт – викликається прийомом антибіотиків, сульфаніламідів, саліцилатів, барбітуратів та антикоагулянтів;
- гіперкератоз долонь і підошов – викликається впливом миш’яку;
- бромодерма – викликається дією брому або прийомом препаратів на його основі;
- йододерма – викликається йодом або прийомом препаратів на його основі.
Діагностика
Постановка діагнозу «токсикодермія» ґрунтується на проведенні наступних заходів:
- огляд хворого;
- збір анамнезу (для виявлення провокуючого фактора);
- алергічні проби (не завжди результативні);
- провокаційні проби in vitro.
Для виключення інфекційних уражень шкіри хворому призначаються такі лабораторні аналізи:
- бактеріологічне дослідження виділень з вогнищ ураження;
- зіскрібок шкіри;
- мазки з уретри і піхви (для виключення гонореї);
- RPR-тест (для виключення сифілісу).
При поширених формах токсикодермий хворому призначає аналізи крові:
- біохімічний;
- коагулограма.
При ураженні внутрішніх органів використовуються наступні інструментальні методи:
- УЗД органів;
- КТ нирок;
- ЕКГ;
- Ехо-КГ.
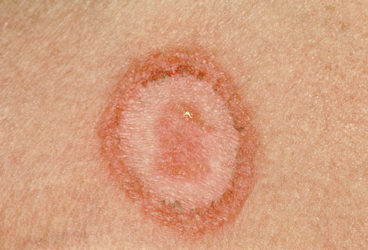
Рожевий лишай Жибера — одне із захворювань, від яких слід відрізняти токсикодермії.
Для підтвердження діагнозу проводять диференціальну діагностику з такими захворюваннями:
- рожевий лишай Жибера;
- інфекційні хвороби: скарлатина, кір, краснуха;
- системний червоний вовчак;
- кропив’янка;
- червоний плоский лишай;
- багатоформна ексудативна еритема.
Лікування
Тактика лікування токсикодермий залежить від їх форми, поширеності, ступеня тяжкості та загального стану хворого. Найважливішим першим кроком у терапії є усунення впливу провокуючого фактора. Для цього хворому рекомендується припинення прийому лікарських засобів і суворе дотримання виключає можливі алергени дієти.
Для ослаблення впливу алергічних агентів на організм хворому призначають прийом сечогінних і проносних засобів, проведення очисних клізм і внутрішньовенне введення інфузійних розчинів (фізіологічного, гемодезу, реополіглюкіну, тіосульфату натрію). Для усунення алергічної реакції застосовуються антигістамінні препарати: Тавегіл, Піпольфен, Димедрол, Супрастин, хлорид кальцію (або кальцію лактат, кальцію глюконат), амінокапронова кислота та ін
Усунути алерген з організму допомагає застосування ентеросорбентів: Смекта, Полипифан, Ентеросгель, Сорбекс, Рідкий вугілля та ін. Для поліпшення травлення і нормального функціонування кишечника доцільно призначення пробіотиків та ферментів.
При важких формах токсикодермий для очищення крові від алергенів застосовуються методики гравітаційної хірургії крові:
- гемосорбція;
- мембранний плазмаферез;
- криоферез;
- каскадна фільтрація плазми.
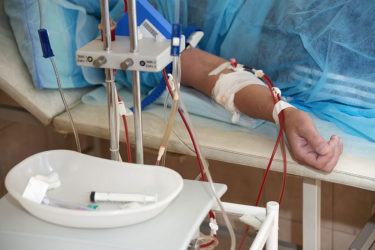
Плазмаферез
Лікування пацієнтів у важкому стані проводиться тільки в умовах стаціонару. План медикаментозної терапії для них доповнюється наступними препаратами:
- глюкокортикоїди – преднізолон, дексаметазон, гідрокортизон і ін;
- антибіотики для профілактики вторинної інфекції.
При необхідності хворому призначається вливання альбуміну і плазми крові. Призначаються препарати для підтримки роботи нирок, печінки та інших внутрішніх органів. Багато хворі відчувають важкі психічні переживання, і в таких випадках їм показана робота з психотерапевтом.
Для місцевого лікування вогнищ ураження шкірних покривів застосовуються:
- протизапальні засоби;
- пудри для приготування суспензій;
- глюкокортикостероидные мазі;
- протисвербіжні засоби;
- зволожуючі креми і масла (при сухості шкіри).
Місця мокнутия обробляють аніліновими барвниками, дезінфікуючими та в’яжучі препаратами.
У перші 3-5 днів хворому рекомендується дотримуватися молочно-рослинну дієту і виключити вживання солі (період безсольової дієти визначається індивідуально). З раціону повинні виключатися продукти, що сприяють розвитку алергічних реакцій: полуниця, яйця, шоколад, цитрусові і ін Крім цього, в щоденне меню не повинні входити екстрактивні речовини, копченості і маринади. Через 3-5 днів в раціон допускається введення відварної риби та м’яса. На фоні дезінтоксикаційної і дегидратационной терапії рекомендується рясне пиття.
 Лікування токсикодермий може доповнюватися фізіотерапевтичними процедурами:
Лікування токсикодермий може доповнюватися фізіотерапевтичними процедурами:
- голкорефлексотерапія;
- магнітотерапія;
- електрофорез (з димедролом, гідрокортизоном і хлоридом кальцію);
- електросон;
- бальнеотерапія;
- ЛФК.
Крім всіх перерахованих вище заходів при лікуванні токсикодермий увага повинна приділятися і терапії супутніх захворювань, що створюють передумови для більш тяжкого перебігу та виникнення токсичних запальних реакцій шкірних покривів. До них відносять патології органів травлення, алкоголізм, цукровий діабет і захворювання нервової системи.
До якого лікаря звернутися?
При появі ознак токсикодермий на шкірі і слизових оболонках – плям, пухирців або пухирів – слід негайно звернутися до дерматолога. При необхідності лікар може призначити консультації імунолога, алерголога, гастроентеролога та інших фахівців вузької спеціалізації.
Лікарі дерматовенерологи клініки «Московський доктор» розповідають про токсикодермії: