Розацеа на обличчі: як лікувати рожеві вугри?
За даними статистики розацеа частіше спостерігається серед жінок 44-65 років, але, можливо, ці дані обумовлені більш пильною увагою представниць прекрасної статі до своєї зовнішності і їх більш частим зверненням до лікаря. У цій статті ми ознайомимо вас з причинами, симптомами і способами лікування цього дерматозу. Ці знання допоможуть вчасно запідозрити розвиток розацеа і прийняти рішення про необхідність його терапії, спрямованої на повернення здоров’я шкірі обличчя.
Зміст
- 1 Причини
- 2 Симптоми і класифікація
- 3 Ринофіма
- 4 Офтальморозацеа (або окулярна розацеа)
- 5 Особливі форми розацеа
- 6 Діагностика
- 7 Лікування
- 8 Профілактика загострень розацеа
- 9 До якого лікаря звернутися?
Розацеа (або рожеві вугри) відноситься до хронічних дерматозів шкіри і завжди локалізується на обличчі. Це захворювання протікає стадійно і може викликатися найрізноманітнішими провокуючими факторами.
Ще за часів епохи Відродження цей дерматоз називали «хворобою червоного носа» і причиною його виникнення вважали пристрасть до алкогольних напоїв. Пізніше збудником рожевих вугрів оголосили завжди паразитує на шкірі людини кліща Demodex folliculorum, але можливість лікування цієї недуги без допомоги акарацидных (протикліщових препаратів довела хибність цієї теорії.
Причини
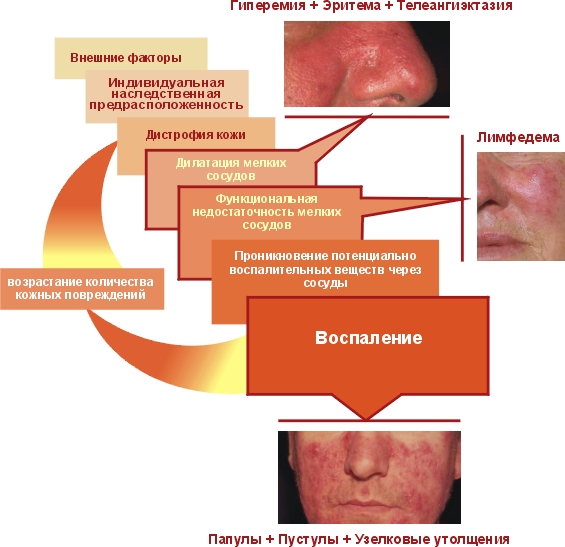 Поки вчені не змогли встановити точну причину розвитку цього захворювання. Одна з домінуючих теорій припускає, що дерматоз провокується ангионеврозом венозної системи. Інша передбачає зв’язок з гастритом, що викликається бактерією Нelicobacter pylori.
Поки вчені не змогли встановити точну причину розвитку цього захворювання. Одна з домінуючих теорій припускає, що дерматоз провокується ангионеврозом венозної системи. Інша передбачає зв’язок з гастритом, що викликається бактерією Нelicobacter pylori.
Однак лікарям точно відомі провокують розацеа фактори:
- стресові ситуації;
- психовегетативні порушення;
- судинні порушення, викликані ангионеврозом;
- захворювання ендокринної системи;
- інфекційні патології шкіри;
- спадкова схильність;
- захворювання травного тракту та наявність Нelicobacter pylori;
- гаряча, пряна і гостра їжа;
- вплив ультрафіолетових променів;
- часті контакти з теплом або холодом;
- запиленість повітря;
- збої в роботі імунної системи;
- функціональні порушення в системі гіпофіз-наднирник-гонади;
- вплив медіаторних речовин та пептидів;
- порушення функціональної активності головного мозку.
Симптоми і класифікація
В даний час немає загальновизнаної класифікації цього захворювання, т. к. розацеа може протікати у варіабельних формах. В її перебігу виділяється три основні стадії:
- еритематозно-телеангиэктатическая;
- папуло-пустулезная;
- пустульозної-вузлувата.
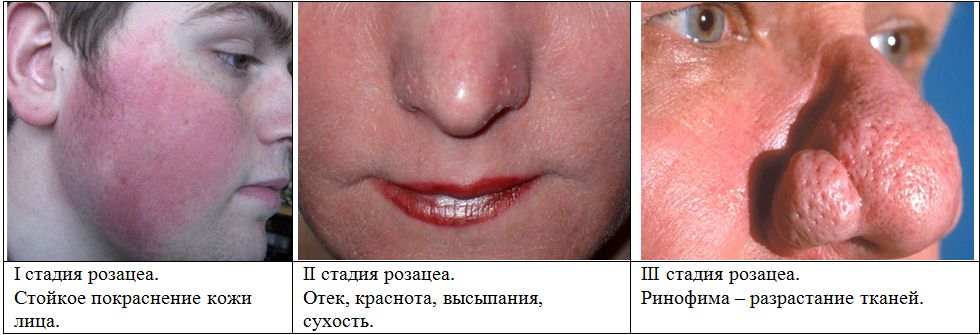
Еритематозно-телеангиэктатическая стадія
При класичному перебігу розацеа на початку захворювання у хворого з’являються періодично виникають приливні еритеми. Причинами їх появи можуть бути різноманітні провокуючі фактори: механічне подразнення шкіри, вживання гострої, солоної, пряної їжі або алкогольних напоїв, вплив сонячних променів, коливання температури і т. п.
Спочатку почервоніння присутня на обличчі кілька хвилин або годин. Воно супроводжується відчуттям підвищення температури, а потім безслідно зникає самостійно. При повторному впливі провокуючих факторів еритема з’являється знову.
Як правило, зона почервоніння локалізується в області носогубного трикутника або Т-зоні (лоб, ніс, підборіддя). У місці еритеми шкіра стає більш щільною. Такий перебіг захворювання може тривати протягом багатьох місяців або років.
При прогресуванні розацеа на місці почервоніння з’являються телеангіектазії і помірна інфільтрація. Еритема набуває синюшного або більш насичений відтінок і може поширюватися на прилеглі ділянки щік, чола й підборіддя. Під нею розширюються лімфатичні і кровоносні судини.
Папуло-пустулезная стадія
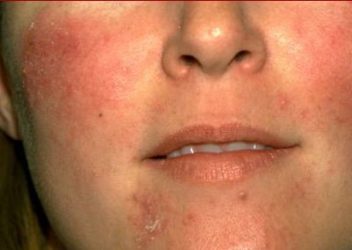 У хворого на ділянках еритеми з’являються папули рожево-червоного кольору. Вони можуть бути ізольованими або згрупованими і часто вкриті ніжними лусочками. Папули присутні на обличчі протягом багатьох днів або тижнів, а найбільш великі з них мають зону ущільнення біля основи.
У хворого на ділянках еритеми з’являються папули рожево-червоного кольору. Вони можуть бути ізольованими або згрупованими і часто вкриті ніжними лусочками. Папули присутні на обличчі протягом багатьох днів або тижнів, а найбільш великі з них мають зону ущільнення біля основи.
З часом більшість з них нагноюються, і у хворого з’являються папулопустулы з діаметром до 3-5 мм. Як правило, вони не схильні до злиття, але можуть групуватися. При появі папулопустул майже всі пацієнти пред’являють скарги на відчуття свербежу, печіння і стягування шкіри.
При бактеріологічному дослідженні вмісту таких висипань патогенні мікроорганізми не виявляються. Нагноєння відбувається за постійно паразитує на шкірі кліща Demodex folliculorum, який запускає клеточноопосредованный імунітет і дифузію великої кількості нейтрофільних гранулоцитів. У відповідь на такі реакції папулопустулы з’являються не тільки в звичних раніше зонах, але в області чола, за вухами і на шиї. А у деяких пацієнтів вже на цій стадії захворювання формується виражена інфільтрації і одутлість особи.
Пустульозної-вузлувата стадія
При відсутності лікування та прогресуванні розацеа призводить до появи запалених вузлів, инфильтраций і опухолеобразных розростань. Ці симптоми викликаються стійким розширенням судин, гіперплазією сполучної тканини і сальних залоз. В основному такі зміни на шкірі локалізуються на носі і щоках, рідше – на підборідді, лобі і вухах. Хворі відчувають істотний естетичний дискомфорт з-за такої трансформації зовнішнього вигляду.
Ринофіма
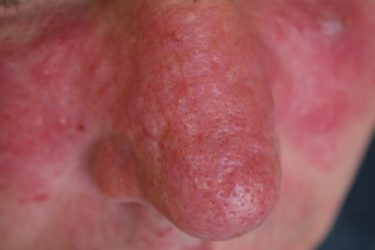 Ця форма розацеа розглядається деякими фахівцями як самостійна форма захворювання. У переважній більшості випадків вона спостерігається у чоловіків. У хворого ніс стає асиметричним з-за инфильтраций шкіри у вигляді пухлиноподібного новоутворення. Іноді такі потовщення множинні.
Ця форма розацеа розглядається деякими фахівцями як самостійна форма захворювання. У переважній більшості випадків вона спостерігається у чоловіків. У хворого ніс стає асиметричним з-за инфильтраций шкіри у вигляді пухлиноподібного новоутворення. Іноді такі потовщення множинні.
На тлі застійно-синюшного еритеми на шкірі видно множинні телеангіектазії великих розмірів. Сальні залози різко розширюються і починають продукувати надмірну кількість шкірного сала, і поверхня носа стає жирною і сяючою. При здавлюванні шкірних покривів з часу виділяється пастоподібна маса, яка складається з шкірного сала, відмерлих клітин рогового шару шкіри, кліщів демодекс і бактерій.
Ринофіма може проходити в наступних формах:
З-за гіпертрофії сальних залоз спостерігаються при ринофиме симптоми можуть проявлятися і на інших частинах обличчя і голови:
- блефарофима – потовщення в області повік;
- метафима – потовщення у вигляді подушки в області перенісся і чола;
- отофима – потовщення в області мочок вух;
- гнатофима – потовщення в області підборіддя.
Офтальморозацеа (або окулярна розацеа)
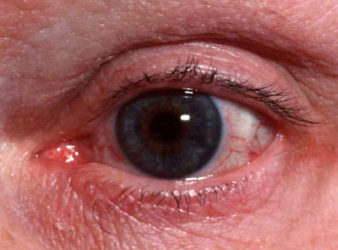 Така форма розацеа може спостерігатися у кожного третього пацієнта з цим захворюванням. Вона характеризується ураженням очей, що супроводжується розвитком запальних захворювань: кон’юнктивіту, блефариту, кератиту, іридоцикліту, іриту. Такі недуги органів зору можуть з’являтися за кілька років до початку проявів ураження шкіри.
Така форма розацеа може спостерігатися у кожного третього пацієнта з цим захворюванням. Вона характеризується ураженням очей, що супроводжується розвитком запальних захворювань: кон’юнктивіту, блефариту, кератиту, іридоцикліту, іриту. Такі недуги органів зору можуть з’являтися за кілька років до початку проявів ураження шкіри.
У хворого спостерігається періодично виникає сухий кератокон’юнктивіт, що супроводжується відчуттями присутності піску або стороннього тіла в оці і гіперчутливістю до світла. При розвитку розацеа-кератиту у важких випадках у хворого може настати сліпота через помутніння рогівки.
Особливі форми розацеаЛюпоидная (або гранулематозная) розацеа
При цій формі захворювання еритема у більшості випадків розташовується в області губ і навколо очей. На шкірі з’являються поширені червоно-бурі папули і вузли, що прилягають один до одного і утворюють поверхню у вигляді горбків. Після їх розтину залишається жовто-бура пігментація.
Стероїдна (або стероидпровоцированная) розацеа
Така форма розацеа розвивається у хворих з іншими шкірними захворюваннями, які застосовують протягом тривалого часу мазі на основі глюкокортикоїдних гормонів. У відповідь на таку терапію з’являється феномен «стероїдної шкіри», що виражається в появі великого темно-червоного почервоніння, на якому присутні телеангіоектазії і папуло-пустулезная висип. Шкірні покриви стають злегка субатрофированными.
Грамнегативних розацеа
Ця форма розацеа протікає з розвитком множинних фолікулітів – бульбашок з гнійним вмістом, поява яких викликається ускладненням тривалого чи неправильного лікування антибіотиками (зазвичай тетрациклінами). Такі висипання можуть провокуватися Proteus mirabilis або бактеріями Enterobacteriaceae, або синьогнійною паличкою. Залежно від збудника запалення висип може бути пустульозному або папульозний і у вигляді вузлів.
Конглобатная розацеа
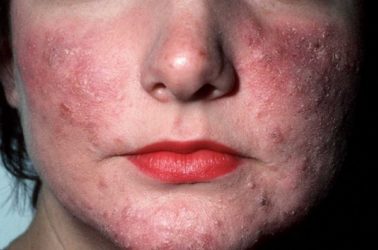 Ця форма захворювання розвивається на вже уражених розацеа ділянках шкіри. Вона супроводжується появою на шкірних покривах великих вузлів кулястої форми, преобразующихся у абсцеси, або індуковані фістули (отвори в шкірі).
Ця форма захворювання розвивається на вже уражених розацеа ділянках шкіри. Вона супроводжується появою на шкірних покривах великих вузлів кулястої форми, преобразующихся у абсцеси, або індуковані фістули (отвори в шкірі).
Розацеа-лимфоэдема (або хвороба Морбигана)
Ця рідкісна форма характеризується персистуючим (наполегливою хронічним) набряком і почервонінням верхньої частини обличчя. При цьому під словом «набряк» мається на увазі розростання сполучної тканини та наявність фіброзу, які викликані тривалим запаленням і застоєм лімфи.
Такі зміни шкірних покривів темно-червоного кольору з фіолетовим відтінком спостерігаються на лобі, повіках, щоках, носі і підборідді. При натисканні на них на шкірі не залишається ямка, як при звичайному набряку.
На початку захворювання симптоми з’являються періодично, а потім починають прогресувати і стають постійними. Контури особи набувають огрубілою вигляд.
Блискавична розацеа
Ця форма захворювання зазвичай виявляється у молодих жінок і є важким варіантом перебігу конглобатного розацеа. Причини її розвитку невідомі, але фахівці припускають, що вона провокується гормональним дисбалансом, гормональними змінами під час вагітності та психоемоційними чинниками.
Захворювання починається раптово і гостро з появи висипань на обличчі у вигляді пустул, папул і вузлів. При цьому ознаки підвищеної сальності шкіри відсутні. А шкірні покриви набувають синюшно-червоний колір і набряклий вигляд. Як правило, елементи кулястої або полушаровидной висипання локалізуються на лобі, щоках і підборідді.
Вузли зливаються в запалені конгломерати, в яких визначається флюктуація, і утворюються фістули і синуси. При їх промацуванні визначається підвищення температури ураженої ділянки. Іноді при блискавичній розацеа на шкірі утворюються пухирі.
Загальне здоров’я хворий порушується незначно. Через появу висипань і еритеми у жінок часто виникає хворобливо знижений настрій або депресивний стан.
Діагностика
 Діагностика розацеа ґрунтується на даних огляду хворого, збору анамнезу про захворювання та диференціальній діагностиці з низкою схожих по своїй клінічній картині патологій.
Діагностика розацеа ґрунтується на даних огляду хворого, збору анамнезу про захворювання та диференціальній діагностиці з низкою схожих по своїй клінічній картині патологій.
У хворих присутні наступні характерні для розацеа дані:
- типове розташування вогнищ ураження на обличчі: лоб, ніс, щоки і підборіддя;
- виявлення кліща Demodex folliculorum;
- наявність в анамнезі хронічного гастриту;
- виявлення при гістологічному аналізі периваскулярного і перифолликулярного інфільтрату, що складається з гістіоцитів і лімфоцитів.
Диференціюють розацеа з наступними захворюваннями:
- звичайне акне;
- фолікуліт;
- червоний вовчак;
- лейкемічного інфільтрат;
- періоральний дерматит;
- червона зернистість носа;
- фотодерматоз;
- мелкоузелковый саркоїдоз;
- карціноід;
- бугорковий сифіліс;
- хвороба Прінгл-Бурневилля;
- грибоподібний мікоз;
- себорейний дерматит.
Лікування
 Лікування розацеа повинне починатися на ранніх стадіях захворювання, т. к. при утворенні значного набряку і фіброзу бажаний пацієнтом косметичний результат може не наступити. Схема терапії може бути різною, і її складання залежить від стадії захворювання, його форми, віку хворого та супутніх патологій.
Лікування розацеа повинне починатися на ранніх стадіях захворювання, т. к. при утворенні значного набряку і фіброзу бажаний пацієнтом косметичний результат може не наступити. Схема терапії може бути різною, і її складання залежить від стадії захворювання, його форми, віку хворого та супутніх патологій.
На жаль, поки медицина не може запропонувати хворому повного лікування від розацеа, але своєчасно розпочате лікування може значно поліпшити зовнішній вигляд шкіри і запобігає прогресування недуги. У план медикаментозної терапії включають препарати як для прийому всередину, так і місцеві кошти. У перелік використовуваних ліків можуть входити:
- макролідні антибіотики;
- препарати тетрацикліну;
- 0,75%-1% гель або бовтанка на основі метронідазолу;
- 15% гель на основі азелаїнової кислоти;
- 10% сульфацетамид з 5% сірки для очищення шкіри.
Поєднання місцевих засобів і препаратів для прийому всередину дозволяє досягти наступних результатів:
- зменшити перші прояви захворювання;
- запобігти загострення при припиненні прийому препаратів для вживання всередину;
- запобігати прогресування захворювання протягом тривалого часу.
Прийом антибіотиків є основним в плані терапії. Саме ці препарати здатні надавати протизапальний ефект і запобігають розвиток нагноєнь.
Для місцевої терапії можуть застосовуватися і такі додаткові препарати:
- кліндаміцин;
- місцеві стероїди;
- ретиноїди;
- бензоїлу пероксид.
 Лікування розацеа може доповнюватися такими фізіотерапевтичними методиками:
Лікування розацеа може доповнюватися такими фізіотерапевтичними методиками:
При ускладненні розацеа абсцесами і фистулами хворому може рекомендуватися хірургічне лікування, спрямоване на видалення патологічних вогнищ і установку дренажу для кращого відтоку гнійного відокремлюваного. Після виконання таких втручань хворому призначаються перев’язки з застосуванням антибіотиків і інших протизапальних та дезінфікуючих засобів.
Профілактика загострень розацеа
 Для профілактики рецидивів захворювання хворому необхідно дотримувати наступні правила:
Для профілактики рецидивів захворювання хворому необхідно дотримувати наступні правила:
- уникати прийому надто гарячої або холодної їжі;
- дотримуватися дієти, яка виключає вживання гострої, солоної, пряної їжі;
- відмовитися від прийому алкоголю;
- користуватися сонцезахисними засобами;
- уникати надмірних емоційних і фізичних навантажень;
- відмовитися від відвідувань солярію, пляжів без укриттів від сонця і саун;
- постійно очищати шкіру рекомендованими лікарем засобами;
- своєчасно лікувати захворювання внутрішніх органів;
- приймати гормональні засоби тільки за рекомендацією лікаря;
- періодично відвідувати косметолога або дерматолога;
- користуватися тільки якісною косметикою;
- не займатися самолікуванням.
До якого лікаря звернутися?
При підозрі на початок розацеа необхідно записатися на прийом до лікаря-дерматолога. Після обстеження лікар може порекомендувати консультації ендокринолога або гастроентеролога та призначити проведення ряду лабораторних аналізів. Якщо на запущених стадіях хвороби у хворого з’являються фістули і абсцеси, то може знадобитися консультація і лікування у хірурга.
Лікар-дерматовенеролог Полонська Н. А. розповідає про розацеа:
Дерматокосметолог Ірина Котова розповідає про розацеа:
Лікар-дерматовенеролог Ольховська К. Б. представляє доповідь на тему «Диференційна діагностика розацеа»: