Токсичний епідермальний некроліз: симптоми, лікування
Токсичний епідермальний некроліз є однією з різновидів токсикодермий і відноситься до групи бульозних дерматозів. У ряді важких випадків, при несвоєчасно розпочатому лікуванні або надгострий перебігу, це захворювання може призводити до настання летального результату – у 30-70 % пацієнтів (за різними даними статистики).
У цій статті ми ознайомимо вас з симптомами і способами лікування токсичного епідермального некролізу. Ця інформація допоможе вчасно запідозрити розвиток цього важкого і небезпечного захворювання, і ви не допустите помилок, прийнявши своєчасне рішення про звернення за лікарською допомогою.
Зміст
- 1 Що таке «токсичний епідермальний некроліз»?
- 2 Симптоми
- 3 Діагностика
- 4 Лікування
- 5 До якого лікаря звернутися
Токсичний епідермальний некроліз вперше був описаний в 1956 році доктором Лайеллом і був названий в його честь – «синдром Лайєлла». Ще це захворювання називають «опіковим шкірним синдромом» із-за схожості симптомів з опіковими ураженнями II-III ступеня або злоякісної пузырчаткой» із-за утворення міхурів, як при пухирчатці.
За деякими даними токсичний епідермальний некроліз в більшості випадків є лікарської алергічною реакцією, яка за своєю тяжкості схожа з анафілактичним шоком. Зазвичай він спостерігається у підлітків, дітей або молодих людей.
Що таке «токсичний епідермальний некроліз»?
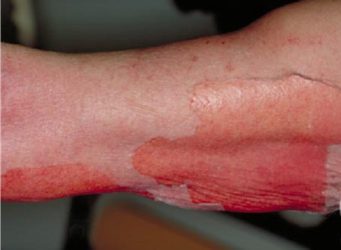 Токсичний епідермальний некроліз – це найбільш важкий варіант токсичного дерматиту, супроводжується алергічною реакцією, яка характеризується появою бульозних висипань на шкірі і слизових оболонках і подальшим відшаруванням шкіри. Нерідко при синдромі Лайєлла в патологічний процес втягуються внутрішні органи і нервова система.
Токсичний епідермальний некроліз – це найбільш важкий варіант токсичного дерматиту, супроводжується алергічною реакцією, яка характеризується появою бульозних висипань на шкірі і слизових оболонках і подальшим відшаруванням шкіри. Нерідко при синдромі Лайєлла в патологічний процес втягуються внутрішні органи і нервова система.
Симптоми токсичного епідермального некролізу розвиваються стрімко через кілька годин або протягом 7 днів після введення лікарського препарату. В залежності від типу алергічної реакції він може протікати в таких чотирьох варіантах:
- алергічна реакція провокується введенням ліків (сульфаніламідів, антибіотиків, нестероїдних протизапальних засобів, аспірину, протитуберкульозних або знеболюючих препаратів, вакцин або сироваток) або їх поєднанням;
- алергічну реакцію викликає інфекційне захворювання, зазвичай обумовлене золотистим стафілококом II групи;
- алергічна реакція провокується комбінованими причинами – лікарськими засобами та інфекційним процесом;
- алергічна реакція викликається нез’ясованими причинами.
Важливе значення в можливий розвиток токсичного епідермального некролізу має схильність хворого до розвитку алергічних реакцій. В анамнезі багатьох пацієнтів, які зіткнулися з такою недугою, є дані про алергічному риніті, бронхіальній астмі, кропивниці, полінозі та ін.
У таких хворих відбувається з’єднання білка, що міститься в клітинах шкіри, з лікарським засобом. Це знову утворилася речовина стає антигеном, який впливає на шкіру хворого. В результаті епідерміс починає відторгатися.
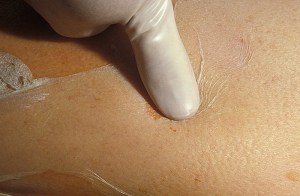
Феномен Нікольського
Така імунологічна реакція викликає порушення регуляції розпаду білків та накопичення цих речовин в організмі. Ці токсини негативно впливають на органи і системи. Ураження органів, що виводять токсини з організму, посилює інтоксикаційний синдром, викликає дестабілізацію електролітного і водно-сольового балансу. Такі зміни в організмі і можуть призводити до настання летального результату.
Симптоми
Токсичний епідермальний некроліз починається гостро з появи різкої слабкості і безпричинного підвищення температури до високих цифр – 39-40 °С. Іноді хворий відчуває біль в горлі. На шкірі обличчя, тулуба, рук, ніг і слизових оболонках (в т. ч. і на геніталіях) з’являються злегка набряклі почервонілі плями різного розміру. Вони викликають нещасні відчуття, а деякі з них можуть зливатися між собою.
У середньому через 12 годин на ділянках шкіри, яка зовні виглядає здоровою, спостерігається відшаровування епідермісу. На шкірний покривах спочатку утворюються бульбашки неправильної форми і різних розмірів – від лісового горіха до 15 см в діаметрі.
Після розтину таких висипань на тілі залишаються яскраво-червоні ерозії великих розмірів і обривки кришок бульбашок. Навколо виразок з’являється набряклий і почервонілий обідок. З утворених ерозій відбувається виділення серозно-кровянистого ексудату, що приводить до зневоднювання організму.
В місцях тертя або здавлювання на шкірі проявляється феномен Нікольського, що супроводжується відшаруванням епідермісу. На оголених таким чином ділянках шкіри відразу з’являються ерозії, і цей процес не супроводжується появою пухирів.
Через невеликий відрізок часу вся шкіра хворого стає яскраво-червоною. Він відчуває біль при дотику, а зовнішній вигляд шкірних покривів схожий з симптомами опіків II-III ступеня. При спробах дотику до шкіри спостерігається симптом змоченого білизни, що виражається в її сморщивании і зрушуванні.
Іноді токсичний епідермальний некроліз супроводжується появою на тілі хворого петехіальні висипки невеликого розміру. А у дітей захворювання супроводжується розвитком кон’юнктивіту і інфікуванням шкірних покривів золотистим стафілококом.
При синдромі Лайєлла на слизових оболонках у хворого з’являються болючі криваві дефекти. Такі ураження спостерігаються не тільки на видимих слизових (очей, рота, порожнини носа, статевих органів), але і на поверхні внутрішніх органів – трахеї, гортані, горла, бронхів, шлунка, кишечника, сечового міхура і уретри.
Загальний стан хворого з токсичною эпидермальным некролизом швидко погіршується і стає вкрай важким. У нього спостерігаються такі симптоми та синдроми:
- головний біль;
- сонливість;
- втрата орієнтації;
- зневоднення: спрага, сухість у роті, зниження потовиділення;
- випадання нігтів і волосся;
- вторинне інфікування уражених ділянок шкіри.
Різке зневоднення викликає згущення крові та порушення у функціонуванні всіх внутрішніх органів. Ці зміни суттєво ускладнюють роботу серця, печінки, легенів і нирок. Згодом вони призводять до відсутності сечі і розвитку ниркової недостатності.
Діагностика
 Діагностика токсичного епідермального некролізу грунтується на огляді хворого, виявлення факту прийому лікарського препарату і проведення ряду лабораторних аналізів. Основними ознаками синдрому Лайєлла є еозинофілія і присутність в крові імуноглобуліну Е.
Діагностика токсичного епідермального некролізу грунтується на огляді хворого, виявлення факту прийому лікарського препарату і проведення ряду лабораторних аналізів. Основними ознаками синдрому Лайєлла є еозинофілія і присутність в крові імуноглобуліну Е.
Для оцінки тяжкості стану хворого призначають наступні дослідження:
- загальний аналіз крові;
- коагулограма;
- аналіз сечі;
- біохімічний аналіз крові;
- імунологічні тести;
- біопсія та гістологічне дослідження зразка шкіри.
Для виявлення препарату, який спровокував розвиток токсичного епідермального некролізу, хворому проводять імунологічні тести. На провокуючий препарат, введений в взятий зразок крові, спостерігається швидке розмноження імунних клітин.
При розвитку уражень внутрішніх органів призначаються різні інструментальні методи діагностики:
- УЗД;
- ЕКГ;
- Ехо-КГ;
- МРТ нирок та ін.
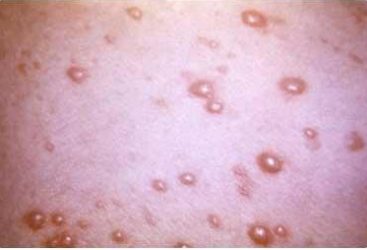
Одним із захворювань, від яких слід відрізняти синдром Лайєлла, є пухирчатка.
Диференціальна діагностика токсичного епідермального некролізу проводиться з наступними дерматитами:
- пухирчатка;
- бульозний епідермоліз;
- синдром Стівенса-Джонсона;
- актинічний дерматит;
- простий герпес;
- герпетиформний дерматит Дюринга.
Лікування
Лікування хворих з токсичною эпидермальным некролизом повинно починатися негайно в умовах реанімаційного відділення. При його проведенні бажано використання опікових наметів, які запобігають вторинне інфікування ерозій.
Важливе значення має екстрена відміна препарату, що спровокувала розвиток важкої алергічної реакції. При необхідності це засіб замінюють іншим.
У план терапії включають лікарські препарати для системного і зовнішнього застосування. Крім цього, хворому показані процедури гравітаційної хірургії крові, спрямовані на її очищення від токсинів і алергенів.
Системна терапія
З перших годин перебування в умовах стаціонару хворому вводяться глюкокортикоїдні гормони. Для цього може застосовуватися Преднізолон, Метилпреднізолон або Дексаметазон. Дозування визначається індивідуально і через 5-7 днів поступово знижується.
 Для стабілізації водного та електролітного балансу хворому внутрішньовенно вводяться наступні розчини (до 2 л на добу):
Для стабілізації водного та електролітного балансу хворому внутрішньовенно вводяться наступні розчини (до 2 л на добу):
- гемодез;
- альбумін та/або плазма крові;
- реополіглюкін;
- розчин Рінгера;
- розчин хлориду кальцію 10%;
- розчин глюкози 5%;
- ізотонічний розчин хлориду натрію.
При інфікуванні ерозій хворому призначаються антибіотики для прийому всередину з урахуванням чутливості патогенного мікроорганізму до того або іншого препарату. А при розвитку гіпокаліємії – інгібітори протеаз (Апротинін) і Фуросемід.
У план терапії при необхідності включають препарати для підтримки роботи печінки і нирок, засоби для розрідження крові, Контрикал, Трасилол і епсилон-амінокапронову кислоту.
Місцева терапія
Для лікування ерозій рекомендується застосування аерозолів на основі глюкокортикоїдів: Оксициклозоль, Окситетрациклін+Гідрокортизон і ін На вогнища ураження роблять примочки з водними розчинами анілінових барвників і дезінфікуючих засобів (розчин Кастеллані, борна кислота). Крім цього, можуть застосовуватися різні бовтанки, креми, мазі та гелі:
- Солкосерил;
- мазь Бетамизон+саліцилова кислота;
- мазь метилпреднізолону ацепонат;
- ксероформная мазь.
 У деяких випадках вогнища ураження під час виконання перев’язок доставляють хворого з токсичною эпидермальным некролизом виражені больові відчуття. У таких випадках для їх проведення рекомендується призначення загального наркозу.
У деяких випадках вогнища ураження під час виконання перев’язок доставляють хворого з токсичною эпидермальным некролизом виражені больові відчуття. У таких випадках для їх проведення рекомендується призначення загального наркозу.
Для профілактики вторинного інфікування до загоєння шкірних покривів має часто змінюватися постільна і натільна білизна, проводитися регулярне кварцування приміщення і використовуватися фотокаталітичний очищувач повітря «Аеролайф-Л».
При ураженні очей рекомендуються:
- промивання настоєм чаю з додаванням борної кислоти (1 неповна чайна ложка на 220 мл чаю);
- краплі для очей: розчин сульфат цинку 0,25%, Софрадекс, краплі з поліглюкином, полиакриламидом та ін;
- антибактеріальні краплі (при розвитку гнійних ускладнень і виразок рогівки).
При ураженнях порожнини рота використовуються:
- полоскання розчинами настоїв трав (ромашки, календули, кори дуба), перманганату калію, бури та борної кислоти;
- для обробки вогнищ можуть застосовуватися водні розчини анілінових барвників або гліцериновий розчин бури.
Гравітаційна хірургія крові
Методики для очищення крові від токсичних речовин дозволяють поліпшити стан хворого і в деяких випадках попередити розвиток важких ускладнень. Для цього можуть застосовуватися наступні способи гравітаційної хірургії крові:
- гемосорбція;
- плазмаферез.
Кількість сеансів визначається для кожного хворого індивідуально і залежить від показників аналізів крові.
До якого лікаря звернутися
 При підозрі на будь-яке захворювання шкіри необхідно звернутися до дерматолога. Однак протягом синдрому Лайєлла нерідко блискавичне, тому при раптовому погіршенні стану необхідно викликати «Швидку допомогу». Лікування проводиться у відділенні реанімації, а потім — в хірургії. Проводяться додаткові консультації кардіолога, гастроентеролога, нефролога, пульмонолога, офтальмолога, стоматолога.
При підозрі на будь-яке захворювання шкіри необхідно звернутися до дерматолога. Однак протягом синдрому Лайєлла нерідко блискавичне, тому при раптовому погіршенні стану необхідно викликати «Швидку допомогу». Лікування проводиться у відділенні реанімації, а потім — в хірургії. Проводяться додаткові консультації кардіолога, гастроентеролога, нефролога, пульмонолога, офтальмолога, стоматолога.
Фахівець клініки «Московський лікар» розповідає про токсикодермії: