Чому виникає атрофія шкіри, види, симптоми атрофії
Термін «атрофія шкіри» об’єднує в собі цілу групу шкірних хвороб, проявом яких є витончення верхніх шарів шкіри – епідермісу, дерми, а іноді і розташованої під ними підшкірної жирової клітковини. В окремих випадках уражаються навіть тканини, локалізовані глибше ПЖК. Візуально шкіра таких хворих суха, як би прозора, зморщена. Можуть виявлятися випадання волосся і судинні зірочки на тілі – телеангіоектазії.
При дослідженні атрофованою шкіри під мікроскопом має місце витончення епідермісу, дерми, зменшення в їх складі еластичних волокон, дистрофія волосяних фолікулів, а також сальних і потових залоз.
Існує досить багато причин такого стану. Розглянемо докладніше захворювання, які їм супроводжуються, та причинні фактори кожного з них.
Зміст
- 1 Хвороби, що протікають з атрофією шкіри
- 2 Атрофія шкіри, пов’язана з глюкокортикоїдами
- 3 Стареча атрофія шкіри
- 4 Плямиста атрофія шкіри (анетодермия)
- 5 Ідіопатична атрофодермия Пазіні-Пьерини
- 6 Ідіопатична прогресуюча атрофія шкіри
- 7 Пойкілодермія
- 8 Висновок
Хвороби, що протікають з атрофією шкіри

Атрофічний рубець
- прийом хворим глюкокортикоїдів або посилена вироблення їх залозами;
- хвороби сполучної тканини;
- старіння.
Розглянемо детальніше деякі з них.
Атрофія шкіри, пов’язана з глюкокортикоїдами
Одним з побічних ефектів терапії стероїдними гормонами, з якими нерідко стикаються хворі, є атрофічні зміни шкіри. У більшості випадків вони носять локальний характер і виникають в результаті нераціонального застосування гормонсодержащих мазей.
Глюкокортикостероїди пригнічують активність ферментів, які відповідають за процеси синтезу білка колагену, а також деяких інших речовин, що забезпечують харчування і еластичність шкіри.
 Пошкоджена шкіра такого хворого покрита дрібними складочками, виглядає старечій, нагадує цигарковий папір. Легко травмується в результаті навіть незначних впливів на неї. Шкіра напівпрозора, крізь неї видно мережа капілярів. У деяких пацієнтів вона набуває синюшний відтінок. Також у ряді випадків у зонах атрофії є крововиливи та псевдорубцы зірчастої форми.
Пошкоджена шкіра такого хворого покрита дрібними складочками, виглядає старечій, нагадує цигарковий папір. Легко травмується в результаті навіть незначних впливів на неї. Шкіра напівпрозора, крізь неї видно мережа капілярів. У деяких пацієнтів вона набуває синюшний відтінок. Також у ряді випадків у зонах атрофії є крововиливи та псевдорубцы зірчастої форми.
Пошкодження можуть бути поверхневими або глибокими, дифузними, обмеженими або мати форму смуг.
Атрофія шкіри, причиною якої є кортикостероїди, носить оборотний характер. Це можливо в тому випадку, якщо хвороба виявлена вчасно і людина перестав використовувати гормональні мазі. Після ін’єкційного введення кортикостероїдів виникають, як правило, глибокі атрофії, відновити нормальну структуру шкіри при цьому досить складно.
Дана патологія вимагає проведення диференціальної діагностики з панникулитами, склеродермією, а також іншими видами шкірних атрофій.
Головний момент в лікуванні – припинення дії на шкіру причинного фактора, тобто хворому необхідно відмовитися від застосування кремів і мазей на основі глюкокортикоїдів.
Щоб запобігти розвиток атрофії шкіри, необхідно на тлі лікування місцевими гормональними препаратами приймати лікарські засоби, що поліпшують обмінні процеси в шкірі і харчування її клітин. Крім того, наносити стероїдну мазь слід не вранці, а у вечірні години (саме в цей час активність клітин епідермісу і дерми мінімальна, а значить, пошкоджуючий ефект препарату також буде виражений менше).
Стареча атрофія шкіри
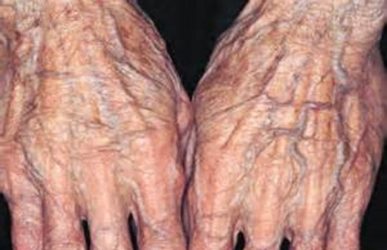 Це одне з вікових змін, що є результатом зниження можливостей адаптації шкіри до впливу зовнішніх факторів, а також зменшення активності обмінних процесів у ній. Більше інших на шкіру впливають:
Це одне з вікових змін, що є результатом зниження можливостей адаптації шкіри до впливу зовнішніх факторів, а також зменшення активності обмінних процесів у ній. Більше інших на шкіру впливають:
- стан ендокринної системи;
- харчування людини;
- сонце, вітер;
- стреси і так далі.
Повноцінно виражена стареча атрофія віком людини 70 років і старше. Якщо помітні ознаки атрофії виявляються до 50 років, їх розцінюють як передчасне старіння шкіри. Прогресує процес атрофії повільно.
Максимально виражені зміни шкіри обличчя, шиї і тилу кистей. Вона стає блідою, з сіруватим, жовтуватим, коричневим відтінком. Знижується еластичність. Шкіра стоншена, в’яла, суха, легко збирається в складки. Також на ній помітні лущення і судинні зірочки. Легко травмується.
Підвищується чутливість до холоду, миючих засобів і інших висушуючою речовин. Часто хворі страждають від сильного свербежу.
На жаль, ліки від старості поки ще не винайдені. Літнім людям рекомендується уникати впливу на шкіру несприятливих факторів, застосовувати пом’якшувальні, вітамінізовані, живильні креми.
Плямиста атрофія шкіри (анетодермия)
Це патологія, що характеризується відсутністю в шкірі елементів, що відповідають за її еластичність.
Причини і механізм розвитку хвороби на сьогоднішній день остаточно не вивчені. Вважається, що певне значення мають порушення в роботі нервової та ендокринної систем. Також є інфекційна теорія виникнення захворювання.  На підставі дослідження клітинного складу ураженої тканини і фізико-хімічних процесів, що проходять в ній, був зроблений висновок, що, ймовірно, анетодермия виникає в результаті розпаду еластичних волокон під впливом ферменту еластази, який вивільняється з вогнища запалення.
На підставі дослідження клітинного складу ураженої тканини і фізико-хімічних процесів, що проходять в ній, був зроблений висновок, що, ймовірно, анетодермия виникає в результаті розпаду еластичних волокон під впливом ферменту еластази, який вивільняється з вогнища запалення.
Вражає дана патологія переважно жінок молодого віку (від 20 до 40 років), які проживають у країнах центральної Європи.
Виділяють кілька типів плямистої атрофії шкіри:
- Ядассона (це класичний варіант; появи атрофії передує осередкове почервоніння шкіри);
- Швеннингера-Буцці (осередки виникають на зовні незміненій шкірі);
- Пеллизари (анетодермия розвивається на місці уртикарного (у вигляді пухирів) висипки).
Також виділяють анетодермию первинну і вторинну. Первинна часто супроводжує перебіг таких хвороб, як ВІЛ-інфекція, склеродермія. Вторинна ж виникає на тлі сифілісу, лепри, системної червоної вовчака і деяких інших хвороб, коли їх елементи висипань дозволяються.
У дітей з різним ступенем недоношеності також може розвинутися плямиста атрофія шкіри. Це пояснюється незрілістю фізіологічних процесів в шкірі дитини.
Існує і вроджена анетодермия. Описаний випадок виникнення цієї хвороби у плода, у матері якого був діагностований внутрішньоматковий бореліоз.
Класичний тип атрофії плямистої
Починається він з появи на шкірі різного кількості плям розміром до 1 см, мають округлу або наближену до овалу форму, рожевого або з жовтуватим відтінком кольору. Виявляються вони практично на будь-якій частині тіла – обличчі, шиї, тулубі, кінцівках. Долоні і підошви, як правило, в патологічний процес не залучені. 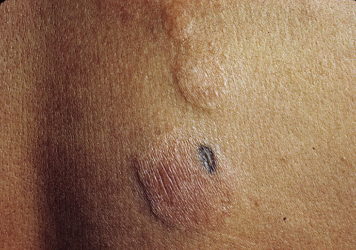 Поступово плями збільшуються, досягаючи за 1-2 тижні 2-3 см в діаметрі. Вони можуть підніматися над поверхнею шкіри і навіть ущільнюватися.
Поступово плями збільшуються, досягаючи за 1-2 тижні 2-3 см в діаметрі. Вони можуть підніматися над поверхнею шкіри і навіть ущільнюватися.
Через якийсь час на місці такого плями пацієнт виявляє атрофію, причому процес заміщення одного іншим зовсім не супроводжується якимись суб’єктивними відчуттями. Починається атрофія з центру плями: шкіра в цій області зморщується, стає блідою, тонкою, трохи підноситься над оточуючими тканинами. Якщо натиснути пальцем сюди, відчувається ніби пустка – палець як би провалюється. Власне, саме цей симптом і дав назву патології, адже «anetos» в перекладі на російську мову означає «порожнеча».
Анетодермия Швеннингера-Буцці
Характеризується появою на раніше незміненій шкірі спини і рук грыжеподобных плям атрофії. Вони значно підносяться над поверхнею здорової шкіри, можуть мати на собі судинні зірочки.
Анетодермия типу Пеллизари
На шкірі спочатку з’являються набряклість рожевого кольору елементи (пухирі), на місці яких згодом і виникає атрофія. Свербіж, біль та інші суб’єктивні відчуття у хворого відсутні.
Будь-який з типів цієї патології характеризується стоншенням в осередку ураження верхнього шару шкіри, повною відсутністю еластичних волокон, дистрофією колагенових волокон.
У лікуванні головну роль грає антибіотик пеніцилін. Паралельно з ним можуть бути призначені:
- амінокапронова кислота (як препарат, що перешкоджає фибринолизу);
- препарати, які стимулюють обмінні процеси в організмі;
- вітаміни.
Ідіопатична атрофодермия Пазіні-Пьерини
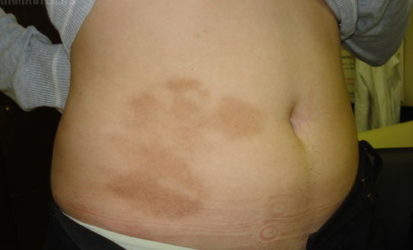 Інші назви патології: плоска атрофічна морфеа, поверхнева склеродермія.
Інші назви патології: плоска атрофічна морфеа, поверхнева склеродермія.
Причини і механізм розвитку хвороби достовірно не встановлені. Існують інфекційна (в сироватці крові таких хворих виявляються антитіла до мікроорганізму Боррелия), імунна (у крові присутні антиядерні антитіла) і неврогенна (вогнища атрофії, як правило, розташовуються вздовж нервових стовбурів) теорії захворювання.
Частіше цією патологією страждають жінки молодого віку. Вогнища можуть розташовуватися на спині (частіше) та інших частинах тулуба. У деяких хворих виявляється лише 1 вогнище, в інших їх може бути кілька.
Вогнище атрофії гиперпигментирован (коричневого кольору), округлої або овальної форми великих розмірів. Крізь шкіру просвічують судини. Прилеглі до вогнища атрофії тканини візуально не змінені.
Деякі дерматологи розцінюють ідіопатичну атрофодермию Пазіні-Пьерини, як перехідну форму між бляшкової склеродермією та атрофією шкіри. Інші ж вважають її різновидом склеродермії.
Лікування включає в себе пеніцилін протягом 15-20 днів, а також препарати, що покращують живлення тканин і кровообіг в ураженій області.
Ідіопатична прогресуюча атрофія шкіри
Також цю патологію позначають як хронічний атрофічний акродерматит або эритромиелия Піку.
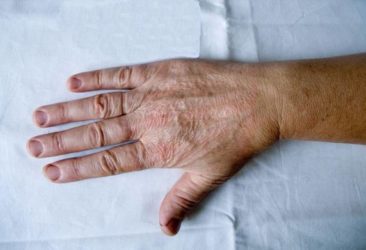
Хронічний атрофічний акродерматит
Передбачається, що це інфекційна патологія. Виникає вона після укусу кліща, зараженого боррелиями. Багато дерматологи вважають її пізньою стадією інфекції. Мікроорганізм зберігається в шкірі навіть на стадії атрофії, причому виділяється з вогнищ давністю більше 10 років.
Факторами, що провокують розвиток атрофії, є:
- травми;
- патологія ендокринної системи;
- порушення мікроциркуляції в тій чи іншій області шкіри;
- переохолодження.
Виділяють такі стадії захворювання:
- початкову (запальну);
- атрофічний;
- склеротичну.
Патологія не супроводжується суб’єктивними відчуттями, тому хворі в ряді випадків її не помічають.
Початкова стадія характеризується появою на тулубі, розгинальних поверхнях кінцівок, рідше – на обличчі набряклості, почервоніння шкіри, мають нечіткі межі. Ці зміни можуть бути вогнищевими або ж носить дифузний характер. Осередки збільшуються в розмірах, ущільнюються, на їх поверхні виявляється лущення.
Через кілька тижнів або місяців з моменту дебюту хвороби настає друга стадія – атрофічна. Шкіра в області поразки стає тонкою, зморшкуватою, сухою, її еластичність знижена. Якщо на цьому етапі лікування відсутня, патологічний процес прогресує: по краю вогнищ виникає віночок почервоніння, атрофічні зміни розвиваються в м’язах і сухожиллях. Порушується живлення клітин шкіри, у результаті чого випадають волосся і різко зменшується виділення поту.
У половині випадків хворобу діагностують на цій стадії, і на фоні лікування вона зазнає зворотний розвиток. Однак якщо діагноз так і не виставлений, розвивається третя її стадія – склеротична. На місці вогнищ атрофії формуються псевдосклеродермические ущільнення. Від класичної склеродермії їх відрізняє запальна забарвлення і судини, що просвічуються з-під шару ущільнення.
Можливі й інші прояви:
- слабкість у м’язах;
- поразка периферичних нервів;
- поразка суглобів;
- лімфоаденопатія.
У крові виявляються підвищені ШОЕ і рівень глобулінів.
Необхідно відрізняти це захворювання від подібних за течією з них:
- эритромелалгии;
- пики;
- склеродермії;
- ідіопатичною атрофії Пазіні-Пьерини;
- склероатрофического лихена.
З метою лікування хворому призначають антибактеріальні препарати (як правило, пеніцилін), а також загальнозміцнюючі засоби. Місцево застосовують креми і мазі, збагачені вітамінами, пом’якшувальні шкіру, покращують її трофіку.
Пойкілодермія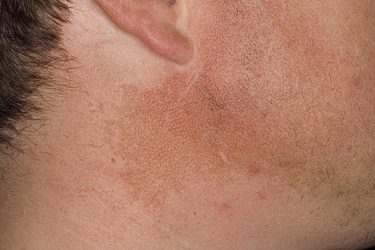
Пойкілодермія
Цим терміном позначають групу захворювань, симптомами яких є телеангіектазії (судинні зірочки), сітчаста або плямиста пігментація і атрофія шкіри. Також можуть мати місце точкові крововиливи, лущення шкіри і дрібні вузлики на ній.
Пойкілодермія буває вродженою і набутою.
Вроджена розвивається безпосередньо після народження дитини або в перші 12 місяців його життя. Її формами є:
- вроджений дискератоз;
- синдром Ротмунда-Томпсона;
- синдром Менде де Коста та інші хвороби.
Придбана ж виникає під дією високих або низьких температур, радіоактивного випромінювання, а також як результат інших захворювань – лімфоми шкіри, системного червоного вовчака, червоного плоского лишаю, склеродермії і так далі.
Також пойкілодермія може проявлятися як один із симптомів грибоподібного мікозу.
Синдром Ротмунда-Томсона
Це рідкісна спадкова патологія. Страждають в основному нею особи жіночої статі.
Причиною є мутація гена, розташованого на восьмий хромосомі.
Новонароджений виглядає здоровим, але через 3-6 місяців, а іноді лише через 2 роки у нього червоніє і стає набряклою шкіра обличчя, а незабаром виникають ділянки гіперпігментації, депігментації, атрофії і судинні зірочки. Подібні зміни шкіри виявляються в області шиї, верхніх і нижніх кінцівках, сідницях. Такі діти дуже чутливі до впливу ультрафіолету.

Причина синдрому Ротмунда-Томсона — мутація гена.
Крім шкіри відзначаються порушення з боку волосся (вони рідкісні, тонкі, січеться і ламаються, а в ряді випадків – випадають) і нігтів (дистрофія), порушення росту і структури зубів, ранній карієс.
Часто діагностується відставання дітей, які страждають цією патологією, у фізичному розвитку. Може мати місце гіпогонадизм (знижена функція статевих залоз) і гіперпаратиреоїдизм (підвищена функція паращитовидних залоз).
У 4-х з 10 хворих у віці від 4 до 7 років виявляється двостороння катаракта.
Зміни шкіри та інших структур тіла хворого, сформувавшись в дитячому віці, супроводжують його все життя. З віком в області вогнищ пойкилодермии може розвинутися рак шкіри.
Лікування даної патології виключно симптоматичне. Хворому важливо захищати шкіру від дії сонячних променів. Йому можуть бути рекомендовані:
- креми з захистом від ультрафіолету;
- вітаміни;
- антиоксиданти;
- пом’якшуючі та поліпшують трофіку шкіри креми та мазі.
Висновок
Атрофія шкіри може бути фізіологічним (віковим) процесом, так і бути проявом ряду захворювань. У багатьох випадках (при своєчасно встановлений діагноз і вчасно початому лікуванні хвороба зникає безслідно, в інших же – супроводжує людину все його життя.
 Як правило, такі хворі в першу чергу відправляються до дерматолога. Далі в залежності від причини атрофії їм може бути рекомендована консультація інфекціоніста, алерголога, невропатолога, генетика та інших профільних фахівців.
Як правило, такі хворі в першу чергу відправляються до дерматолога. Далі в залежності від причини атрофії їм може бути рекомендована консультація інфекціоніста, алерголога, невропатолога, генетика та інших профільних фахівців.
Багато форми атрофії шкіри підлягають санаторно-курортному лікуванню.
Якщо хворий відчуває моральний дискомфорт у зв’язку із змінами шкіри, пов’язаними з атрофією, покращити психоемоційний стан йому допоможе консультація психолога.