Мікробна екзема
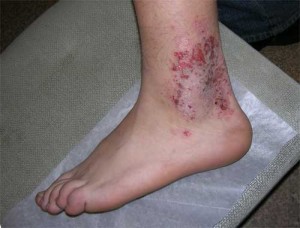 Мікробна екзема — це поширена форма екземи , що носить вторинний характер і виникає на ділянках шкіри, уражених грибкової або мікробної інфекцією. За статистикою, на частку даної патології припадає до 27% всіх клінічних випадків захворювання.
Мікробна екзема — це поширена форма екземи , що носить вторинний характер і виникає на ділянках шкіри, уражених грибкової або мікробної інфекцією. За статистикою, на частку даної патології припадає до 27% всіх клінічних випадків захворювання.
Найчастіше мікробна екзема виникає навколо трофічних виразок, на ділянках хронічної піодермії, в області погано гояться посттравматичних або післяопераційних ран, саден і свищів. Крім цього, захворювання може розвинутися на ділянках лимфостаза, варикозного розширення вен і на шкірі, ураженої грибком.
Причини мікробної екземи
Найчастіше збудниками захворювання стають B-гемолітичні стрептококи. Рідше виникнення мікробної екземи провокують такі патогенні мікроорганізми, як:
- золотистий або епідермальний стафілокок ;
- клебсієлла;
- протей;
- нейссерія менінгіту або гонореї;
- гриби Candida.
Фонове захворювання сприяє зниженню бар'єрної функції шкірних покривів, а постійний контакт з мікробними агентами і продуктами їх життєдіяльності призводить до сенсибілізації організму і розвитку аутоімунного процесу. Дані фактори і лежать в основі виникнення патології.
Симптоми мікробної екземи
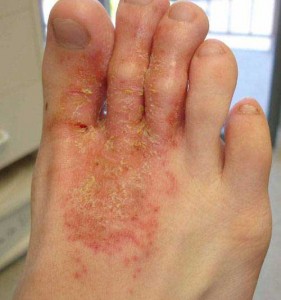 Найчастіше мікробна екзема локалізується на ногах. На шкірі хворого людини з'являються вогнища запалення, покриті гнійними і серозними папулами, везикулами і мокнучими ерозіями. Поява висипного елементів супроводжується вираженим свербінням.
Найчастіше мікробна екзема локалізується на ногах. На шкірі хворого людини з'являються вогнища запалення, покриті гнійними і серозними папулами, везикулами і мокнучими ерозіями. Поява висипного елементів супроводжується вираженим свербінням.
Надалі плями об'єднуються між собою, формують великі ділянки ураження і покриваються гнійними корками. На здоровій шкірі навколо вогнищ хвороби спостерігаються поодинокі ділянки лущення або пустули.
Причини і клінічні ознаки мокрої екземи лежать в основі однієї з найпоширеніших класифікацій даної патології. Зокрема, дерматологи виділяють такі різновиди хвороби:
- варикозну;
- сікозіформную;
- нуммулярная;
- поразку сосків;
- посттравматичних.
Варикозна мікробна екзема найчастіше виявляється у осіб, які страждають варикозну хворобу і венозною недостатністю. При цьому факторами, що сприяють розвитку хвороби, є:
- травмування шкіри в області варикозного ураження;
- інфікування трофічної виразки ;
- мацерація шкіри.
Для даної форми мікробної екземи характерний помірний свербіж, чіткість меж запального вогнища і поліформізм висипного елементів. У свою чергу, розвиток нуммулярная екземи супроводжується появою на шкірі (найчастіше — на верхніх кінцівках) невеликих округлих вогнищ запалення з чітко окресленими краями, набряку та гіперемійованою поверхнею. Згодом на уражених ділянках утворюються гнійно-серозні кірки.
Сікозіформная екзема виявляється у осіб, які страждають сикозом. Розвиток даної патології супроводжується появою на шкірі пахвових западин, підборіддя, лобкової області і на верхній губі, що зудять і мокли вогнищ запалення. У свою чергу, посттравматична екзема виникає навколо пошкоджених ділянок шкірних покривів (ран, подряпин, саден) при погіршенні імунних реакцій організму і уповільнення процесів регенерації.
Основною причиною екземи сосків є травмування молочних залоз в період грудного вигодовування. Крім цього, захворювання часто виявляється у жінок, які страждають на коросту і постійно розчісувати уражені ділянки. Варто відзначити, що мікробна екзема сосків відрізняється наполегливою течією.
При відсутності лікування клінічна картина захворювання доповнюється появою вторинної алергічної висипки. Надалі висипного елементи зливаються, утворюючи нові ділянки мокли ерозій.
Лікування мікробної екземи
Діагностування мікробної екземи проводиться на підставі результатів наступних досліджень:
- візуального огляду;
- бактеріологічного посіву;
- аналізу зіскрібка на наявність грибкової інфекції.
У процесі діагностування дерматолог проводить диференціювання мікробної екземи від інших форм захворювання, від дерматитів, псоріазу, доброякісної сімейної пухирчатки, первинного ретикульоз шкіри та інших хвороб.
Основним завданням лікування даної патології є усунення вогнища інфекції і боротьба з проявами основного захворювання. При цьому програма терапії включає в себе наступні заходи:
- прийом десенсибілізуючих і антигістамінних препаратів (супрастину, діазолін, лоратадина, хлоропіраміну, дезлоратадина);
- застосування седативних медикаментів;
- вітамінотерапію;
- обробку уражених зон протигрибковими, антибактеріальними мазями, протизапальними засобами і антисептиками;
- фізіотерапію (УФО, магнітотерапію, УВЧ, лазеротерапію і озонотерапію).
Крім цього, пацієнтам рекомендують приділяти особливу увагу дотриманню правил гігієни, ретельно дотримуватися гіпоалергенної дієти та уникати травмування шкіри, ураженої екземою.