Бронхографія: суть методу, показання, протипоказання, підготовка до дослідження
Бронхографія – це дослідження бронхіального дерева, при якому просвіт бронхів вводять контрастну речовину і роблять серію рентгенівських знімків. Сьогодні в багатьох клініках пацієнтам доступні такі високоінформативні і добре переносяться методи діагностики, як комп’ютерна томографія, бронхоскопія та інші, тому до рентгеноконтрастному дослідження бронхів у них вдаються відносно рідко. У медичних установах, де доступ до вищевказаних досліджень з якихось причин обмежений, бронхографія все ще застосовується досить широко.
Давайте ж розглянемо, в яких ситуаціях необхідно це дослідження, яким категоріям хворих воно протипоказано, потрібна підготовка до бронхографії, методику її проведення, коротко – інтерпретацію отриманих результатів і ускладнення процедури, які іноді, але все-таки трапляються.
Зміст
- 1 Суть методу, переваги і недоліки
- 2 Показання
- 3 Протипоказання
- 4 Потрібна підготовка
- 5 Методика проведення
- 6 Дослідження завершено. Що далі?
- 7 Що оцінює лікар на знімках
- 8 Бувають ускладнення
- 9 До якого лікаря звернутися
- 10 Висновок
Суть методу, переваги і недоліки
Як було сказано вище, суть бронхографії полягає у введенні в просвіт бронхів контрастної речовини (йодовмісної або, рідше, барієвої суспензії) і подальшому виконанні рентгенівських знімків у різних проекціях.
Головний плюс цього методу діагностики – можливість дослідити будову бронхіального дерева повністю, навіть самих дрібних бронхів, недоступних для огляду бронхоскопом.
Є у бронхографії і недоліки:
- дослідження малоприємно для пацієнта, вимагає проведення місцевої або загальної (залежно від віку та деяких інших факторів) анестезії;
- препарати, що використовуються для проведення діагностики, зокрема, анестетики і контрасти, що містять йод, у ряду пацієнтів викликають алергію;
- серія рентгенівських знімків надає досить велику променеве навантаження на організм, це обмежує застосування методу у деяких категорій пацієнтів (наприклад, у вагітних), а також робить неможливим часте проведення дослідження.
Свідчення
Як правило, бронхографию призначають при підозрі на захворювання бронхів або легенів, яке не вдалося діагностувати іншими, більш щадними методами дослідження.
Такими є:
- симптоми захворювання легень (виражена задишка, велика кількість харкотиння, виділення крові з мокротою), причину яких не вдається верифікувати іншими методами діагностики;
- підозра на бронхоэктатическую хвороба; при підтвердженому діагнозі – визначення показань до операції;
- підозра на наявність вад розвитку органів бронхолегеневої системи;
- швидко зростаюча порожнину в легенях, виявлена на рентгенограмі;
- підозра на доброякісне або злоякісне новоутворення в бронхах або легенів, уточнення його поширення;
- майбутня операція на легенях (на підставі даних бронхографії лікар буде мати чітке уявлення про будову легенів пацієнта та особливості патологічного процесу в них, а значить, точніше визначитися з тактикою оперативного втручання);
- після операції на легенях з метою контролю.
У кожному конкретному випадку необхідність виконання бронхографії визначається після того, як проведені інші методи діагностики – рентгенографія легенів, бронхоскопія, комп’ютерна томографія та інші. Якщо дані, отримані за допомогою цих методів, дозволяють верифікувати діагноз, необхідності в бронхографії немає. І навпаки, якщо вони відкинули наявність певного патологічного процесу, шукати його за допомогою бронхографії також не варто.
Протипоказання
По мірі вдосконалення методики бронхографії коло протипоказань до неї поступово звужується. Так, не проводять цей метод дослідження при:
- інфаркт міокарда, перенесений протягом останніх 6 місяців;
- інсульт;
- тяжкі аритмії;
- тяжка гіпертонічна хвороба;
- гострий період ЧМТ;
- епілепсія;
- виражений стеноз верхніх дихальних шляхів;
- алергічні реакції на анестетики в анамнезі;
- алергічні реакції на препарати, що використовуються для контрастування;
- важкий стан хворого, при якому результати бронхографії не вплинуть на прогноз.
Це абсолютні протипоказання, при яких цей метод діагностики не застосовують зовсім. Існують і протипоказання відносні. Такими є:
- гострий фарингіт, ларингіт, трахеїт;
- пневмонія;
- загострення хронічного запального процесу в легенях (наприклад, бронхоектатичної хвороби);
- бронхіальна астма в стадії загострення;
- прогресуючий туберкульоз легень;
- легенева кровотеча;
- вагітність (в екстрених випадках допустимо проведення бронхографії після 20-го тижня);
- некомпенсований цукровий діабет;
- значне збільшення щитовидної залози.
Доцільність проведення бронхографії при наявності вищевказаних станів оцінює лікар. Якщо є можливість, дослідження відкладають до одужання/стабілізації стану хворого, в екстрених випадках – на розсуд лікаря, грунтуючись на даних конкретної клінічної ситуації.
Потрібна підготовка
Перед бронхографії лікар всебічно обстежує пацієнта, а також розповідає йому про методику проведення дослідження, правила підготовки до нього і про можливі ускладнення.
Перш ніж виконувати бронхографию, лікар проведе повне обстеження пацієнта, що включає в себе:
- загальний аналіз крові;
- визначення групи крові і резус-фактора;
- аналіз крові на згортання (коагулограму);
- загальний аналіз сечі;
- ЕКГ;
- спірометрію;
- рентгенографію органів грудної клітки;
- інші методи діагностики, залежно від клінічної ситуації.
За кілька днів до дослідження лікуючий лікар розповість пацієнта про майбутню процедуру, про те, що, навіщо і як саме буде зроблено. Якщо пацієнт на обстеження згоден, він підпише відповідний документ (у випадку, коли бронхографія необхідна дитині, давати згоду чи ні – вирішують батьки).
Сильний кашель може завадити діагностиці, тому якщо у пацієнта є такий симптом, слід повідомити лікаря, щоб той призначив відповідне лікування.
Особливих підготовчих заходів до дослідження не потрібно. Єдине, воно повинно проводитися натще – пацієнт не повинен приймати їжу як мінімум за 8 годин до бронхографії.
Безпосередньо перед початком процедури слід сходити в туалет (щоб наповнений сечовий міхур не завадила закінчити обстеження) і зняти зубні протези, якщо такі є.
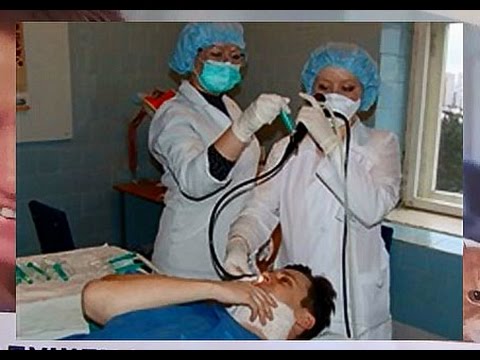
Методика проведення
Проводять бронхографию, як правило, у стаціонарі, у спеціальному кабінеті, обладнаному столом, якому можна надати потрібну конфігурацію (щоб пацієнт знаходився у положенні напівлежачи), бронхоскопом і апаратом для проведення рентгенографії. У кабінеті дотримуються стерильні умови.
Пацієнт в процесі діагностики не відчуває незручності, розслаблений.
Дослідження може бути проведене під місцевою або загальною анестезією. У першому випадку перед його початком в організм пацієнта вводять бронхорозширювальні, седативні (щоб придушити хвилювання) препарати і розпилюють в області глотки анестетик. Пацієнт при цьому відчуває оніміння оброблених препаратом тканин, легку закладеність носа, йому стає складно ковтнути слину. Якщо є необхідність у загальній анестезії, або наркоз (як правило, до цього виду знеболювання вдаються при проведенні бронхографії дітям або особам з психічними розладами, а також при необхідності поєднання декількох методів діагностики, наприклад, бронхографії і бронхоскопії), пацієнту на ніс і рот надягають маску, через яку подають анестезуючий препарат – пацієнт засинає, маску знімають, интубируют трахею.
Через рот або ніздрю вводять бронхоскоп. У міру його просування подають в дихальні шляхи знижує чутливість препарат (анестетик), і тільки потім – контрастна речовина. Іноді перед бронхографії проводять бронхоскопію.
Як рентгеноконтрастної речовини використовують переважно йодовмісні препарати, а при алергії на них – водну барієву суспензія. Недолік останньої – подразнення слизової оболонки трахеї і бронхів і більш тривалий у порівнянні з йодсодержащим контрастом виведення з дихальних шляхів.
Щоб контрастне речовина розтеклося по слизовій оболонці стінок бронхів, рівномірно заповнило їх просвіт, обстежуваній надають різні положення, просять його повернутися (або медпрацівники самі повертають його).
Коли контраст введений і розподілений, виконують кілька рентгенівських знімків у різних проекціях. Після цього дослідження вважають виконаним.
Дослідження завершено. Що далі?
Протягом 2 годин після бронхографії людини можуть турбувати дискомфорт в гортані і утруднене ковтання. Приймати їжу, пити і палити, поки не пройдуть ці симптоми, не рекомендується.
Лікар призначив пацієнту спеціальні дихальні вправи, які прискорять процес виведення з дихальних шляхів контрастної речовини. Іноді з цією ж метою йому проводять постуральний дренаж – укладають в похиле положення, що полегшує відходження контрасту.
Що оцінює лікар на знімках
Здорові бронхи на знімках, отриманих шляхом проведення бронхографії, мають правильну будову:
- лівий головний бронх іде практично горизонтально, правий коротше нього, має більший діаметр і спрямований вертикально;
- діаметр бронхів подальшого порядку обов’язково менше, ніж попереднього (тобто бронхи звужуються від центру до периферії);
- дефекти наповнення або заповнені контрастним речовиною порожнини (відповідно, стенози або випинання стінки) відсутні.
Якщо лікар виявляє якесь патологічне утворення в бронхах, він повинен максимально детально охарактеризувати його: вказати кількість утворень, точну локалізацію (легке, частка, рівень ребра/хребця), розміри, форму, щільність (про неї судять на підставі інтенсивності тіні), однорідність, чіткість контуру, рівні або нерівні кордону, а також рухливість, яка визначається шляхом спостереження за локалізацією освіти при диханні. На підставі цих даних фахівець зробить висновок про те, що це за освіту, тобто виставить можливий діагноз. Остаточний вердикт обов’язково враховує клінічну картину, результати всіх лабораторних і інструментальних, включаючи бронхографию, досліджень, а при необхідності і дані біопсії.
Бувають ускладнення
Якщо бронхоскоп травмує слизову оболонку носа, у пацієнта розвивається носова кровотеча. Воно, як правило, не небезпечно.
В окремих випадках при проведенні бронхографії або незабаром після її закінчення стан хворого погіршується. Найбільш поширеними ускладненнями є:
- алергічна реакція на контрастну речовину (пацієнт відчуває запаморочення, нудоту, у нього виникає блювота, тахікардія, знижується артеріальний тиск, він може втратити свідомість);
- бронхоспазм (обстежуваний раптово відчуває гостру нестачу повітря, виникає виражена задишка, ціаноз шкірних покривів);
- кровотеча з носа або кровохаркання (якщо бронхоскоп пошкоджує слизову відповідної частини дихальних шляхів);
- запалення слизової оболонки гортані, або ларингіт (в результаті механічного пошкодження слизової оболонки або інфікування її);
- загострення патологічного процесу, з приводу якого і проводилася бронхографія.
Лікар, який проводить діагностику, знає про можливості розвитку цих станів і володіє методикою їх усунення, так і виникають вони лише у виняткових випадках, тому хвилюватися приводу немає.
До якого лікаря звернутися
Направляє на таке дослідження пульмонолог, хірург або онколог. Проводить його і аналізує знімки лікар променевої діагностики.
Висновок
Бронхографія – метод діагностики хвороб бронхолегеневої системи, проводиться шляхом введення в дихальні шляхи контрастної речовини (за допомогою бронхоскопа) з подальшим виконанням серії рентгенівських знімків у різних проекціях. Це досить складний і малоприємний для пацієнта метод дослідження, тому він застосовується, як правило, у тому разі, коли інші методи не підтвердили або не спростували наявність у бронхах або легких тієї чи іншої хвороби.
Проводиться переважно в умовах стаціонару у спеціально призначеному для цього кабінеті. Пацієнт на момент дослідження повинен бути голодним.
Вкрай рідко бронхографія призводить до розвитку ряду ускладнень, причинами яких зазвичай стає недостатньо вивчений анамнез (відсутність даних про алергію на йодовмісні речовини), травматизація дихальних шляхів бронхоскопом і недотримання правил асептики. Ймовірність розвитку ускладнень при відсутності протипоказань до дослідження мізерно мала, а якщо є протипоказання, лікар оцінює ризики з індивідуальним підходом і вирішує, небезпечна для конкретного пацієнта бронхографія чи ні.
Здоров’язберігаючий канал, лікар Масленнікова А. В. розповідає про бронхографії:
Бронхографія — визначення, показання та протипоказання. Бронхографія у дітей та вагітних

Watch this video on YouTubeПідготовка до бронхографії. Проведення процедури. Ускладнення і результати