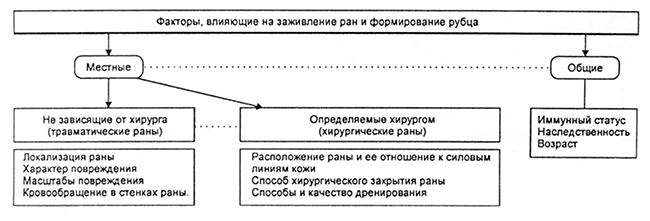
Келоїдні та гіпертрофічні рубці: причини виникнення та способи лікування
В результаті операцій та впливу на шкіру різного роду травмуючих факторів на ній утворюються рубці. Іноді вони м’які, еластичні, малопомітні, а в інших випадках – підносяться над поверхнею здорових тканин, мають горбисту поверхню і виглядають зовсім неестетично. І якщо для чоловіків, як правило, це не є великою проблемою (як кажуть, шрами прикрашають чоловіка), то у жінок рубці стають причиною психоемоційного дискомфорту, невпевненості в собі і значно знижують якість життя.
З нашої статті ви дізнаєтеся про те, чому виникає той чи інший вид рубців, чим вони відрізняються один від одного, а також про способи лікування, що дозволяють усунути або хоча б мінімізувати цю проблему.
Зміст
- 1 Стадії формування рубця
- 2 Чому утворюються рубці
- 3 Види рубців
- 4 Гіпертрофічний і келоїдний рубець: як розрізнити?
- 5 Принципи лікування
- 6 Профілактика утворення грубих рубців
- 7 Висновок
- 8 До якого лікаря звернутися
Стадії формування рубця
 Процес загоєння рани і утворення рубця проходить одну за одною 4 стадії:
Процес загоєння рани і утворення рубця проходить одну за одною 4 стадії:
I – протягом перших 7-10 діб після травми. На даному етапі краї рани поступово з’єднуються легко травмируемой грануляційною тканиною. Власне рубець ще відсутня. Якщо в цьому періоді відзначається інфікування (нагноєння) або ж розбіжність країв рани, про еластичному, тоненькому рубці можна забути. Саме тому вкрай важливо стежити за тим, щоб процес епітелізації рани протікав без ускладнень.
II – через 10-30 діб з моменту травми. Характеризується формуванням молодого рубця. В грануляційної тканини з’являються волокна білків, що відповідають за еластичність – еластину і колагену. Зона ушкодження добре постачається кров’ю, у зв’язку з чим рубець має насичено-рожевого забарвлення.
III – через 1-3 місяці з моменту травми. Формується «зрілий» рубець. В його тканинах повністю відсутні кровоносні судини, а волокна колагену групуються і розташовуються уздовж лінії максимального натягу. Щільний рубець, світлого кольору.
IV – протягом 4-12 місяців з моменту травми. Відбувається остаточна трансформація рубцевої тканини.
Чому утворюються рубці
Причиною цього стає ряд фізіологічних процесів, що активізуються при порушенні цілісності шкірного покриву.
 Існує така структура, як позаклітинний матрикс. Це комплекс хімічних сполук – білків, полісахаридів і інших, образно кажучи – це гель, в якому плавають волокна еластину, колагену та інші речовини, що забезпечують нормальні взаємини між клітинами і транспортування хімічних речовин. Більшу частину білків позаклітинного матриксу, а саме 1/3, становить колаген. Він синтезується фібробластами, остеобластами і хондробластами.
Існує така структура, як позаклітинний матрикс. Це комплекс хімічних сполук – білків, полісахаридів і інших, образно кажучи – це гель, в якому плавають волокна еластину, колагену та інші речовини, що забезпечують нормальні взаємини між клітинами і транспортування хімічних речовин. Більшу частину білків позаклітинного матриксу, а саме 1/3, становить колаген. Він синтезується фібробластами, остеобластами і хондробластами.
У здоровій шкірі завданням фібробластів є зруйнувати старий колаген і синтезувати новий. При ушкодженні шкірного покриву (в результаті травми, поранення, при опіках) організму необхідно «залатати» тканини, і ця задача покладається на так звані ранові фібробласти – миофибробласты. Ці клітини, з’являючись в рані, посилено продукують в ній компоненти позаклітинного матриксу – колаген, еластин та інші важливі білки.
Для організму це, здавалося б, добре – пролом закладені, загрози немає, причому чим щільніше тканина, що закриває дефект, тим надійніше, тим міцніше закриті ворота для інфекції та інших ускладнень. Однак ця тканина і є рубець, який по суті є косметологічним дефектом, що приносить багатьом людям дискомфорт.
Види рубців
Напевно, читач звернув увагу на той факт, що рубці бувають різні. У кого-то вони гладкі, еластичні, практично непомітні неозброєним оком. У інших же навпаки – грубі, горбисті, як би стягують шкіру. Чому так відбувається? А вся справа в особливості перебігу процесів загоєння рани і в тому, на якій частині тіла вона розташована. Розглянемо детальніше.
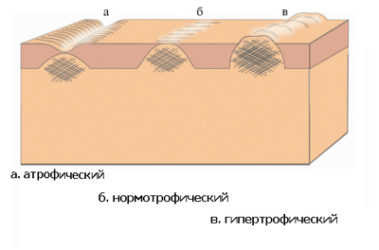 Виділяють 4 види рубців:
Виділяють 4 види рубців:
- нормотрофические;
- гіпертрофічні;
- атрофічні;
- келоїдні.
Нормотрофічний рубець утворюється у разі нормального, фізіологічного перебігу процесів загоєння рани. Краї рани рівні, максимально наближені один до одного, ознаки інфікування її відсутні. Це оптимальний варіант загоєння рани. Колір такого рубця світлий, поверхня – гладка, еластичність – близька до такої здорових тканин, він знаходиться на рівні здорової шкіри, чутливість його практично не знижена.
Атрофічний рубець є результатом недостатньої реакції тканини на травму. Позаклітинного матрикса, зокрема колагену, що утворюється при цьому недостатньо. Якщо рубець невеликий, візуально він практично не відрізняється від нормотрофического. У разі ж досить великих розмірів він відрізняється від останнього деяким западанням, тобто розташовується помітно нижче оточуючих її здорових тканин. Типовий приклад атрофічного рубця – постакне, тобто рубці, які залишаються на місці висипань при вугрової хвороби.
Гіпертрофічні та келоїдні рубці формуються в результаті надмірної реакції сполучної тканини на травму. Як правило, вона має місце у разі запального процесу в області пошкодження, інфікування рани, розходження її країв і під впливом деяких інших факторів, що перешкоджають нормальному заживленню. Ці фактори призводять до активації фібробластів і синтезу надмірної кількості колагену. Процеси утворення цього білка перевершують процеси його розпаду (ферменту, необхідного для цього (колагенази) виробляється менше норми), в результаті чого розвивається потужний фіброз, формуються келоїдні або гіпертрофічні рубці.
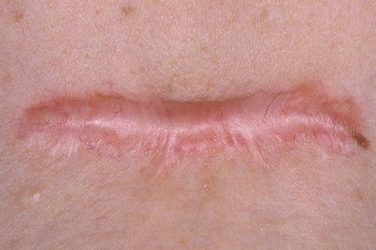
Гіпертрофічний рубець
Келоид являє собою опухолеобразное розростання сполучної тканини. Це найважчий вид рубців. Формуються вони, як правило, якщо має місце знижений імунітет (мова йде про обох його формах – місцевому і загальному). Активність фібробластів келоидной тканини майже в 4 рази перевищує таку при фізіологічному загоєнні. Еластин в ній відсутня взагалі, а колаген, в основній масі незрілий, розташовується вузлами. Колір такого рубця варіюється в залежності від ступеня кровопостачання. Рубцева тканина, як правило, виходить за межі вихідної рани, а після висічення розвивається знову.
Виникають келоїди в осіб будь-якого віку, але більшість випадків припадає на підлітків і молодих людей (за рахунок частої травматизації та високої еластичності шкіри, створює велику натяг).
Гіпертрофічний і келоїдний рубець: як розрізнити?
Диференціальна діагностика цих видів рубцевої тканини досить важлива, оскільки прогноз при них різний. Розглянемо основні відмінності цих утворень.
ПоказникГіпертрофічний рубецьКелоїдний рубецьПоширення рубцевої тканиниВ межах ранової поверхні.Виходить за межі зони пошкодження.Відчуття хворогоУтворення рубця не супроводжується якимись суб’єктивними відчуттями.Хворий відзначає біль, свербіж, парестезії (відчуття повзання мурашок, наприклад), відчуття стягнутості шкіри в зоні формування рубця.КолірЗмінюється від рожевого до майже безбарвного, білястого протягом 1-3 місяців.Насичений. Не змінюється з плином часу.Відношення до оточуючих тканинЗ плином часу рубець уплощается.Виступає над поверхнею здорової шкіри, не регресує з плином часу.Вік хворогоФормується в будь-якому віці.Утворюється переважно у підлітків і осіб молодого віку.МорфологіяФібробластів помірна кількість, значно менший, порівняно з келоидом. Незрілі форми колагену не визначаються.Кількість фібробластів, а значить, і колагену дуже велике. Визначаються незрілі форми цього білка.Принципи лікування
Келоїдні рубці
Всі методи, які можуть бути використані з метою лікування рубців, можна розділити на 5 великих груп:
- медикаментозна терапія;
- терапія фізичними факторами;
- променева терапія;
- хірургічне втручання;
- косметологічні процедури.
Розглянемо кожну з них детальніше.
Медикаментозне лікування
Воно може включати в себе препарати наступних груп:
Фізіотерапія
 З метою лікування рубців хворому можуть бути призначені такі фізіопроцедури:
З метою лікування рубців хворому можуть бути призначені такі фізіопроцедури:
Променева терапія
Силіконовий пластир
На сьогоднішній день необхідність застосування цього виду лікування з метою лікування рубців досить спірна. Результати досліджень показали, що більш ніж у половини осіб, які пройшли курс променевої терапії після висічення рубців, вони сформувалися знову, тобто рецидивували. Більш ефективною вважається така схема лікування:
- обробка рубцевої тканини розчином протеолітичних ферментів (наприклад, Лідазу) перед операцією;
- висічення рубця хірургічним шляхом;
- опромінювання ураженої області з метою зменшення ризику рецидиву.
Існує й інший варіант променевої терапії, заснований на застосуванні рентгенівських променів – рентгенотерапія або Буккі-терапія. Іонізуюче випромінювання, впливаючи на клітини рубцевої тканини, призводить до того, що волокна колагену набрякають і згодом руйнуються. Те ж саме відбувається і з фібробластами. Курс лікування включає в себе максимум 6 сеансів, що проводяться 1 раз в 1.5-2 місяці. Вплив проміння Букки поширюється тільки на поверхневі тканини – безпосередньо на рубець. Тканини, розташовані більш глибоко, рентгенівської навантаження не відчувають.
Протипоказаний цей вид терапії у випадку декомпенсованої серцевої недостатності, хронічної хвороби нирок, а також при наявності в зоні передбачуваного впливу хвороб шкіри або незагоєних ран.
Сьогодні променева і рентгентерапия застосовуються досить рідко і, як правило, у складі комплексного лікування тривало існуючих грубих рубців.
Хірургічне втручання
 Як самостійний метод лікування висічення келоидного рубця застосовується вкрай рідко, оскільки практично в 100 % випадків призводить до повторного його виникнення. Знизити ризик рецидивування допоможе комбіноване лікування, що включає в себе висічення, променеву — або рентгентерапію, а також застосування ін’єкцій імуномодуляторів і стероїдних гормонів.
Як самостійний метод лікування висічення келоидного рубця застосовується вкрай рідко, оскільки практично в 100 % випадків призводить до повторного його виникнення. Знизити ризик рецидивування допоможе комбіноване лікування, що включає в себе висічення, променеву — або рентгентерапію, а також застосування ін’єкцій імуномодуляторів і стероїдних гормонів.
Дуже важливо відразу після операції зайнятися профілактикою повторного появи грубого рубця, оскільки молода рубцева тканина піддається терапії набагато краще зрілою. З метою профілактики хворому можуть бути призначені компресійні пов’язки, стероїдні гормони місцево або ін’єкції їх у вогнище ураження, ферментні препарати, імуномодулятори, Контрактубекс.
Косметологічні процедури
Варто відразу зазначити, що позбутися від рубця косметологія не допоможе. В силах цих процедур лише трохи скоректувати дефект. Застосовувати їх слід тільки після того, як рубець повністю сформується, і при відсутності ознак запального процесу в області нього.
Пацієнту можуть бути рекомендовані:
- дермабразія піскоструминна;
- хімічний пілінг;
- пілінг фруктовими кислотами (стимулює процеси регенерації в шкірі, сприяє деякому підвищенню її пружності і еластичності, поліпшення рельєфу, нормалізації кольору, в результаті такого впливу рубці невеликих розмірів стають менш помітними);
- мезотерапія.
 Схема призначення кожної з цих процедур строго індивідуальна. Якщо рубець існує вже тривалий час (понад півроку), до них слід додати кілька ін’єкцій глюкокортикостероида.
Схема призначення кожної з цих процедур строго індивідуальна. Якщо рубець існує вже тривалий час (понад півроку), до них слід додати кілька ін’єкцій глюкокортикостероида.
Для зменшення вираженості рубців використовуються лазерні методики, наприклад, фракційний термоліз.
Профілактика утворення грубих рубців
Профілактичні заходи надзвичайно важливі, оскільки запобігають виникненню гіпертрофічних та келоїдних рубців, сприяють формуванню рубців малопомітних – нормотрофических. Насправді вони більш ніж прості – набагато легше при появі рани зробити упор на профілактику, ніж потім витрачати сили, час і гроші на усунення косметичного дефекту.
Отже, з метою профілактики пацієнту слід при виникненні великих ран, а також ран з нерівними краями (наприклад, рваних) як можна швидше звернутися за допомогою до хірурга, який за всіма правилами обробить пошкодження, иссечет нерівні краї і накладе на рану акуратний шов і/або тиснучу пов’язку.
Якщо рана невелика і не вимагає ушивання, допомога лікаря все одно необхідна – він дасть рекомендації по догляду за раною, розповість, як правильно її обробляти. Зазвичай застосовуються розчини антисептиків (Хлоргексидин, перекис водню та інші), а також антибактеріальні та сприяють загоєнню мазі.
Висновок
Профілактика утворення грубих рубців — своєчасне звернення за допомогою до хірурга.
Гіпертрофічні та келоїдні рубці часто доставляють особам, їх «носять», масу дискомфорту, оскільки є добре помітним косметичним дефектом. Виникають вони внаслідок порушення процесів нормального загоєння рани – у разі розходження її країв або ж при інфікуванні. Усунути цей дефект тим простіше, чим раніше розпочато лікування. Воно може включати в себе застосування ряду лікарських препаратів, методики фізіотерапії, променеву терапію, хірургічне втручання в обсязі висічення рубцевої тканини і косметологічні процедури. Як правило, лікування проводять комплексно, використовуючи відразу декілька його методів. Але хочемо зазначити, що тільки що утворилися, так би мовити, свіжі рубці піддаються терапії набагато краще рубців, довгостроково існуючих. В останньому випадку зазвичай застосовуються найбільш агресивні методи лікування і бажаний ефект досягається далеко не завжди.
До якого лікаря звернутися
Щоб позбутися рубців без рецидивування, необхідно звернутися за допомогою до дерматолога. Він сформулює індивідуальний план лікування, орієнтуючись на тяжкість ураження. У багатьох випадках пацієнта додатково направляють на консультацію до хірурга і фізіотерапевта. Лікування у косметолога допоможе усунути невеликі рубці і шрами.
Пластичний хірург С. Л. Романюк розповідає про рубцях:
Спеціаліст розповідає про лікування келоїдних рубців: