Синдром Рейтера: симптоми і лікування
Синдром Рейтера супроводжується тріадою запальних уражень суглобів, очей і сечостатевих органів. У 80 % випадків він спостерігається у молодих чоловіків 20-40 років, рідше – у жінок, вкрай рідко – у дітей. При відсутності лікування може викликати важкі ускладнення, аж до інвалідизації хворого.
У цій статті ми ознайомимо вас з основними симптомами і способами лікування та профілактики синдрому Рейтера. Володіючи цією інформацією, ви зможете вчасно прийняти рішення про необхідність звернення до лікаря для запобігання таких ускладнень цього патологічного процесу, як хронізація захворювання, порушення рухливості хребта і розвиток погіршення зору (аж до сліпоти).
Зміст
Вперше синдром Рейтера був описаний як ускладнення кишкової інфекції, а пізніше стало відомо, що він може провокуватися та інфекційними процесами в сечостатевій системі. Причиною розвитку цієї недуги стає аутоімунна реакція, що виникає у відповідь на впровадження бактеріального або вірусного агента.
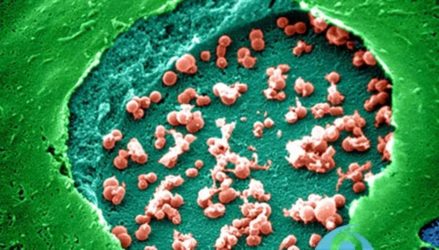
Хламідії під мікроскопом
Частіше він розвивається на тлі хламідіозу, а іноді виявити точну причину розвитку не вдається.
Крім хламідій синдром може провокуватися уреаплазмами, сальмонелами, шигелами і иерсиниями. І більшість фахівців схиляються до теорії про наявність спадкової схильності до виникнення такої аутоімунної реакції у відповідь на інфекцію.
Симптоми
Синдром Рейтера розвивається через 1,5-2 місяці після перенесеної сечостатевої або кишкової інфекції. А його перебіг може бути:
- гострим – до півроку;
- затяжним – до 1 року;
- хронічним – понад 1 року.
Симптоми з боку сечостатевої системи
Саме ознаки ураження сечостатевої системи частіше стають першими сигналами про початок розвитку синдрому Рейтера. Вони проявляються симптомами уретриту, циститу, простатиту, вагініту та ін.
У чоловіків зазвичай з’являються такі симптоми:
- неприємні відчуття під час випорожнення сечового міхура: свербіж, печіння, слизові виділення;
- прискорене сечовипускання;
- гіперемія зовнішнього отвору уретри;
- болі або дискомфортні відчуття під час сексу;
- болі внизу живота.

Один з провідних симптомів синдрому Рейтера — уретрит.
У жінок зазвичай з’являються такі симптоми:
- виділення з піхви;
- печіння, біль і різі при сечовипусканні;
- прискорене сечовипускання;
- болі під час статевого акту;
- дискомфортні відчуття або біль внизу живота.
У лабораторних аналізах – мазках і сечі – визначається лейкоцитоз.
Симптоми з боку органів зору
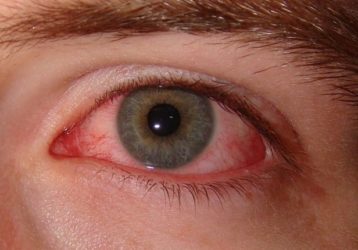
Через короткий проміжок після появи ознак ураження сечостатевого тракту у хворого з’являються ознаки запалення очей. Згодом вони призводять до розвитку кон’юнктивіту, а у важких випадках викликають ірит, іридоцикліт, ретробульбарний неврит, увеїт або кератит.
При синдромі Рейтера хворого турбують такі симптоми ураження очей:
- біль і дискомфортні відчуття;
- сльозотеча;
- слизові або гнійні виділення;
- погіршення зору;
- почервоніння очей;
- світлобоязнь.
Іноді слабко виражені прояви кон’юнктивіту спостерігаються тільки протягом перших двох днів і залишаються непоміченими.
Симптоми з боку суглобів
Основним проявом синдрому Рейтера є ураження суглобів, яке вперше дає про себе знати через 1-1,5 місяців після появи ознак ураження сечостатевої системи або їх загострення. Зазвичай при цьому захворюванні відбувається запалення 1-2 суглобів (моно — або олігоартріт), але іноді протягом патологічного процесу захоплює безліч суглобів і у хворого розвивається поліартрит.  Частіше запалюються суглоби ніг і цей процес поширюється за принципом знизу-вгору (тобто спочатку розвивається артрит гомілковостопного суглоба, а потім – колінного тощо).
Частіше запалюються суглоби ніг і цей процес поширюється за принципом знизу-вгору (тобто спочатку розвивається артрит гомілковостопного суглоба, а потім – колінного тощо).
При синдромі Рейтера хворого турбують такі симптоми ураження суглобів:
- біль;
- асиметричність ураження суглобів;
- зміна забарвлення шкіри над суглобом (від червоного до синюшного кольору);
- гіпертермія і набряклість шкірних покривів в області запалення.
У деяких випадках при синдромі Рейтера відбувається ураження крижово-клубового зчленування і суглобів хребетного стовпа. При цьому у хворого з’являється скутість у рухах вранці і біль. А при ураженні суглобів стопи може відбуватися швидке формування плоскостопості.
За даними статистики у половини хворих симптоми артритів зникають повністю, у 30 % – виникає рецидивуючий артрит, а у 20 % – хронічний артрит, що приводить до обмеження функціональності суглобів і атрофії прилеглих м’язів.
Інші симптоми
Іноді при синдромі Рейтера, завжди супроводжується тріадою характерних симптомів, що з’являються ознаки ураження інших органів.
На шкірі можуть з’являтися червоні плями, які підносяться над її поверхнею у вигляді горбків. Як правило, такі зміни спостерігаються на долонях і підошвах. Надалі можливе утворення ущільнених зон з ознаками лущення і ороговіння шкірних покривів.
 Іноді при синдромі відбувається ураження слизових оболонок. Такі ознаки спостерігаються на статевих органах та в порожнині рота.
Іноді при синдромі відбувається ураження слизових оболонок. Такі ознаки спостерігаються на статевих органах та в порожнині рота.
На тлі артритів можуть виникати запальні процеси в області кріплення сухожиль і зв’язок. Такі процеси супроводжуються появою болю, почервоніння і набряклості. Як правило, такий запальний процес локалізується у ділянці ахіллового сухожилля.
У вкрай рідкісних випадках синдром Рейтера призводить до запальних процесів у нирках, легких або серце.
Діагностика
Можливий діагноз «синдром Рейтера» може ставитися на підставі відомостей про перенесеної сечостатевої або кишкової інфекції і присутності у скаргах пацієнта даних про типовою для цієї хвороби тріади симптомів. Для підтвердження діагнозу хворому призначається ряд лабораторних аналізів:
- клінічний аналіз крові – лейкоцитоз, підвищення ШОЕ;
- зішкріб з уретри та піхви – виявлення хламідій або уреаплазми;
- аналіз суглобової рідини – виявлення хламідій;
- біохімія крові – відсутність ревматоїдного фактора та наявність С-реактивного білка;
- зішкріб слизової очі – виявлення хламідій;
- імунологічний аналіз крові – високий титр імуноглобулінів М і G;
- генетичний аналіз – визначення гена HLA-B27;
- ПЛР крові – виявлення ДНК хламідій/уреаплазм.
Для виявлення порушень в суглобах і прилеглих до неї тканинах можуть призначатися такі інструментальні методи:
- рентгенографія;
- КТ;
- МРТ.
 Лікування
Лікування
Терапія синдрому Рейтера завжди комплексна і займає від 3 до 12 місяців. Її основні цілі спрямовані на усунення інфекційного агента, купірування запального процесу і придушення аутоімунної реакції.
Для лікування хламідіозу або уреаплазмозу призначають прийом декількох антибіотиків в максимальних дозах. Для попередження повторного інфікування прийом таких препаратів рекомендується статевому партнеру. Хворому можуть призначатися комбінації наступних засобів:
- макроліди: Коаліціада, Зи-фактор, Кларитроміцин, Рокситромицин;
- фторхінолонів: Ципрофлоксацин, Спарфлоксацин, Офлоксацин;
- тетрацикліни: Доксициклін.
Антибіотикотерапія проводиться тривало – протягом 3-8 тижнів – і може призводити до розвитку кандидозу та ураження органів травного тракту. Для попередження цих небажаних наслідків застосовуються такі препарати:
- гепатопротектори: Легалон, Гептрал, Карсил, Гепа-Мерц, Есенціале, Гепабене та ін;
- протимікотичні засоби: Клотримазол, Пімафуцин, Флуконазол та ін;
- полівітамінні комплекси: Біовіталь, Алфавіт, Дексавит, Вітрум та ін.
Для максимальної ефективності антибактеріальної терапії рекомендується паралельний прийом протеолітичних ферментів: трипсину, хімотрипсину або вобензиму.
Для лікування запальних уражень очей застосовуються антибактеріальні та протизапальні краплі та мазі на основі тетрацикліну та еритроміцину. 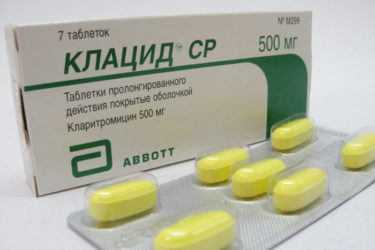 Знизити запальні реакції дозволяють примочки з настоїв лікарських трав (ромашка, календула і ін).
Знизити запальні реакції дозволяють примочки з настоїв лікарських трав (ромашка, календула і ін).
Лікування артритів полягає в застосуванні негормональних та кортикостероїдних протизапальних засобів:
- нестероїдні протизапальні: Німесулід (або Німегезик), Аркоксиа, Диклоберл, Целекоксиб;
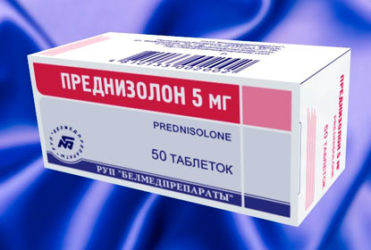
- глюкокортикоїди: Преднізолон, Полькортолон, Дипроспан, Кеналог.
Ці препарати дозволяють усунути запалення, біль, набряклість і знижують температуру тіла.
Важливою частиною лікування синдрому Рейтера є використання засобів для придушення аутоімунної реакції, спрямованої на руйнування сполучної тканини. Вони застосовуються протягом тривалого часу (4-12 місяців), а у важких випадках призначаються хворому для довічного прийому.
Для лікування синдрому Рейтера використовуються наступні імуносупресори:
- метотрексат;
- сульфасалазин;
- плаквеніл;
- иммард;
- делагіл;
- салазопирин.
 На тлі прийому таких препаратів відбувається зниження стійкості організму до інфекційних захворювань і для їх профілактики хворому рекомендується прийом імуномодуляторів:
На тлі прийому таких препаратів відбувається зниження стійкості організму до інфекційних захворювань і для їх профілактики хворому рекомендується прийом імуномодуляторів:
- циклоферон;
- тимоген;
- примавир;
- неовір;
- тималін.
Для підвищення імунітету можуть використовуватися такі методики, як ультрафіолетове опромінення крові і внутрішньовенна квантова терапія.
При підвищенні температури та інтоксикації хворому призначають десенсибілізуючі засоби (Фенирамин, Лоратадин, Кетотифен) і внутрішньовенне введення розчинів, реополіглюкіну або реосорбілакт. Така дезінтоксикаційна терапія не тільки полегшує стан хворого, але і підвищує ефективність інших лікарських засобів.
Після стихання запального процесу призначається фізіотерапія:
- лікувальна фізкультура;
- ампліпульстерапія;
- магнітотерапія;
- електрофорез з розчином новокаїну.
Профілактика
Специфічних заходів профілактики синдрому Рейтера не існує. Для попередження його розвитку рекомендуються заходи, спрямовані на профілактику та своєчасне лікування венеричних захворювань.
До якого лікаря звернутися
Тяжкість синдрому Рейтера визначається ураженням суглобів, тому основну терапію призначає ревматолог. При супутньої патології зовнішніх сечостатевих органів необхідна консультація уролога, гінеколога та венеролога. Ураження очей — привід для консультації офтальмолога. Також необхідно лікування у фізіотерапевта.
Фахівець клініки «Московський лікар» розповідає про синдром Рейтера:
Перший канал, програма «Жити здорово!» з Оленою Малишевої, в рубриці «Про медицину» розмову про синдром Рейтера (32:45):