Бородавки на інтимних місцях: причини та способи лікування
Бородавки на інтимних місцях (або загострені кондиломи відносяться до захворювань, що передаються статевим шляхом, і з’являються після зараження папіломавірусною інфекцією. За даними статистики, наданими Всесвітньою Організацією охорони Здоров’я, кількість інфікованих вірусом папіломи людини в останні роки збільшилася в 10 разів і спостерігається у 23,5 % населення.
У цій статті ми ознайомимо вас з причинами, симптомами і способами лікування гострокінцевих кондилом. Ця інформація допоможе вчасно прийняти рішення про необхідність лікування.
Зміст
Причини
Причиною появи бородавок в інтимних місцях є вірус папіломи людини. Вченим відомо близько 60 типів цього збудника, вони володіють різним рівнем онкогенного ризику:
- високий: 16, 18, 45, 56;
- середній: 31, 33, 35, 51, 52, 58;
- низький: 6, 11, 42, 43, 44.
 Бородавки на інтимних місцях найчастіше провокується зараженням вірусами типів 6 і 11. А інтраепітеліальна неоплазія – 16 типом.
Бородавки на інтимних місцях найчастіше провокується зараженням вірусами типів 6 і 11. А інтраепітеліальна неоплазія – 16 типом.
Фахівці виділяють такі види статевих бородавок:
- гострокінцеві;
- плями;
- папули;
- інтраепітеліальна неоплазія (поділяється на бовеноидный папулез і хвороба Бовена);
- гігантська кондилома Бушке-Ловенштейна (спостерігається дуже рідко).
Заразна хвороба?
Загострені кондиломи є заразними. За деякими даними статистики інфікування вірусом при сексі відбувається в 46-67 % випадків.
Зараження вірусом відбувається при незахищених бар’єрним способом статевих контактах, під час пологів і, у рідкісних випадках, в побуті. Після цього перші клінічні симптоми проявляються через тривалий період часу, і інфікована людина довгий час не знає про те, що він є носієм ВПЛ. Інкубаційний період може становити від кількох тижнів до 8 місяців – зазвичай близько 2-3 місяців. Іноді латентний перебування вірусу в тканинах може тривати кілька років.
Сприяти зараженню можуть такі чинники:
- часта зміна партнерів;
- незахищені бар’єрної контрацепцією статеві акти;
- ранній початок статевого життя;
- статеві інфекції (герпес, уреаплазмоз, молочниця, хламідіоз тощо);
- порушення нормальної мікрофлори піхви;
- знижений імунітет (часті стреси, нераціональне харчування тощо);
- цукровий діабет;
- період вагітності;
- недотримання правил особистої гігієни в громадських саунах, басейнах тощо;
- використання чужих рушників та інших засобів гігієни.
 Зараження відбувається в місцях, що піддаються мікротравм або тертя. Вірус може тривалий розмножуватися в поверхневому шарі слизових або епідермісу і згодом проявляється у вигляді екзофітної (зовнішньої) або эндофитной (внутрішньої) форми. В останньому випадку хворий дізнається про захворювання тільки при проведенні обстеження у лікаря.
Зараження відбувається в місцях, що піддаються мікротравм або тертя. Вірус може тривалий розмножуватися в поверхневому шарі слизових або епідермісу і згодом проявляється у вигляді екзофітної (зовнішньої) або эндофитной (внутрішньої) форми. В останньому випадку хворий дізнається про захворювання тільки при проведенні обстеження у лікаря.
Симптоми
Тільки з’явилися бородавки тривалий час ніяк себе не проявляють. У рідкісних випадках хворий відчуває дискомфортні відчуття при носінні тісного одягу або під час сексуального контакту. Наявність новоутворень в області геніталій завжди доставляє хворому моральні страждання. Він соромиться їх при статевому акті, відчуває сором, почуття провини і страху перед можливим розвитком ракового захворювання або безпліддя.
У чоловіків бородавки на інтимних зонах частіше локалізуються під крайньою плоттю або на голівці пеніса. Вони можуть виявлятися в області мошонки або паху, а у чверті хворих розташовуються близько або в зовнішньому отворі сечівника.
У жінок бородавки частіше локалізуються на статевих губах, шийці матки, біля входу в піхві, кліторі або стінках піхви. Іноді вони виявляються навколо ануса, в просвіті або в області зовнішньої частини сечівника.
Гострокінцеві кондиломи
Такі бородавки виглядають як бородавчасті, що нагадують цвітну капусту розростання на невеликий ніжці. Вони можуть бути як поодинокими, так і множинними, а їх розмір досягає 1-10 мм
 Типовим місцем локалізації таких утворень є генітальна або анальна область, інколи вони розташовуються в паху або промежини. Бородавки можуть утворюватися в зоні входу в піхві і на його стінках, великих і малих статевих губах, шийці матки, зовнішньому отворі сечівника, препуциальной області і анальному отворі.
Типовим місцем локалізації таких утворень є генітальна або анальна область, інколи вони розташовуються в паху або промежини. Бородавки можуть утворюватися в зоні входу в піхві і на його стінках, великих і малих статевих губах, шийці матки, зовнішньому отворі сечівника, препуциальной області і анальному отворі.
Залежно від місця локалізації колір гострокінцевих кондилом може бути тілесним, червоним або блідо-рожевим. Освіти легко травмуються, доставляють хворобливі відчуття і свербіж. Під час інтенсивного росту гострокінцеві кондиломи викликають печіння і можуть вдруге інфікуватися. У хворого з’являється свербіж, неприємний запах і біль. А при локалізації в області сечівника бородавки можуть заважати нормальному сечовипускання.
Плоскі кондиломи
Такі бородавки мають вигляд плям. Вони можуть бути як різними, так і одиничними, і завжди розташовуються на слизових оболонках. Колір таких утворень буває різним: червоно-коричневий, сіро-білим, червоно-рожевим.
Найчастіше плоскі кондиломи розташовуються на шийці матки, рідше – на стінках піхви. При вагінальному розташуванні вони ніяк себе не виявляють і тільки в деяких випадках викликають свербіж або поява виділень.
Папулообразные кондиломи
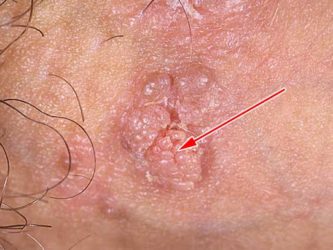 Такі бородавки мають округлу форму, і у них немає ніжки. Вони можуть бути множинними або поодинокими.
Такі бородавки мають округлу форму, і у них немає ніжки. Вони можуть бути множинними або поодинокими.
Папулообразные кондиломи злегка виступають над поверхнею шкіри. Їх розмір досягає 10 мм, і вони мають виражену пігментацію і гіперкератоз.
Типовими зонами локалізації таких бородавок є зони паху і промежини, які покриті шкірою. Вони можуть розташовуватися на великих статевих губах, пенісі, мошонці, в області зовнішнього листка крайньої плоті, промежини, лобка або періанальної зони.
Інтраепітеліальна неоплазія
Така різновид бородавки на інтимних місцях викликається онкоопасными типами вірусу (зазвичай типом 16). Вона підрозділяється на:
- бовеноидный папулез – зазвичай розвивається у хворих 25-35 років;
- хвороба Бовена – зазвичай розвивається у хворих 40-50 років.
Бовеноидный папулез
При бовеноидном папулезе висипання представлені різними утвореннями: ліхеноїднимі (схожими на лейкоплакію бляшками) або гиперпигментированными плямами, червоними плямами. Вони можуть бути множинними або поодинокими.
Розмір утворень сягає кількох міліметрів або 3,5 див. Як правило, такі висипання не викликають ніяких відчуттів, але іноді супроводжуються сверблячкою, а при запаленні доставляють хворобливі відчуття.
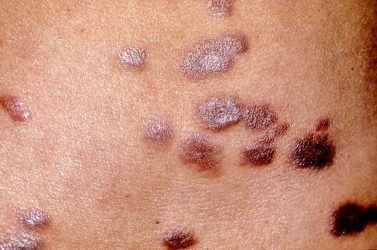
Бовеноидный папулез
Колір плям при бовеноидном папулезе може бути рожевим, червоно-бурим, жовтуватим або фіолетовим. Вони мають тестовидную консистенцію і гладку (іноді бородавчасту) поверхню. Лихеноидные папули при цій формі захворювання схожі на локальні потовщення шкірних покривів, на яких чітко проявляється шкірний малюнок. Зазвичай вони тілесного кольору і мають шорстку поверхню, яка іноді покривається серозними корочками. Окремі папули зливаються між собою і утворюють схожі на лейкоплакію бляшки сірувато — або молочно-білого кольору з чітко окресленими кордонами.
При бовеноидном папулезе освіти частіше розташовуються на статевому члені або на кліторі і статевих губах. Іноді вони локалізуються в паху, промежини або в області стегон і ануса. Можуть з’являтися на слизових рота і глотки.
Бовеноидный папулез є передраковим станом і може трансформуватися в такі онкологічні захворювання:
- хвороба Бовена;
- рак вульви;
- рак статевого члена;
- плоскоклітинний рак шкіри.
Хвороба Бовена, або внутриэпидермальный рак
Це захворювання проявляється у вигляді появи округлої плями. Воно має нерівні межі і поступово трансформується в бляшку. Її поверхню на слизовій бархатиста і папилломатозная, а на шкірі – лущиться з білими і жовтими лусочками. Колір бляшки залежить від місця її локалізації. На шкірі вона може бути коричнево-чорною або попелясто-сірою, а на слизовій – сіро-білого, коричневого або оранжево-червоної.
По мірі росту освіта стає неоднорідним. На ньому з’являються ділянки атрофії, бородавчастих розростань та гіперкератозу. Діаметр освіти може сягати від 2 мм до 5 див.
Гігантська кондилома Бушке-Ловенштейна
Така різновид бородавок відноситься до передракових станів, але спостерігається дуже рідко. Вона може виявлятися як у молодих, так і у людей старечого віку. Частіше гігантські кондиломи Бушке-Ловенштейна з’являються у чоловіків і локалізуються на пенісі.
Спочатку у хворого з’являються невеликі гострокінцеві кондиломи, бородавки або папіломи. Вони швидко ростуть, зливаються і утворюють гігантську кондилому Бушке-Ловенштейна.
Така освіта має широку основу. На ньому є чіткі борозенки, що розділяють знаходяться на кондиломе вегетації та війкові розростання. З часом освіта розростається, покривається ороговілими лусочками і мацеріруется, а в борозенках накопичується неприємно пахне секрет. При інфікуванні на кондиломе з’являється гній.
Велетенські бородавки Бушке-Ловенштейна зазвичай розташовуються на головці або вінцевої борозни статевого члена. Можуть утворюватися навколо ануса, в аноректальній області, паху, на кліторі, статевих губах або на обличчі і в роті. Кондиломи проростають у навколишні тканини і можуть призводити до їх руйнування. Крім цього, вони здатні трансформуватися в плоскоклітинний рак шкіри.
Діагностика
 Діагностика бородавок в інтимних зонах проводиться шляхом ретельного огляду хворого. Для виключення помилкового діагнозу і виявлення всіх кондилом хворому можуть призначатися такі види обстеження:
Діагностика бородавок в інтимних зонах проводиться шляхом ретельного огляду хворого. Для виключення помилкового діагнозу і виявлення всіх кондилом хворому можуть призначатися такі види обстеження:
- імунологічне дослідження на наявність антитіл до ВПЛ;
- ПЛР-діагностика (для визначення типу ВПЛ);
- гінекологічне обстеження за допомогою дзеркала Куско;
- кольпоскопія;
- уретроскопія;
- аноскопия;
- меатоскопия;
- проба з оцтовою кислотою;
- біопсія з наступним гістологічним або цитологічним дослідженням.
Для виключення наявності інфекційно-запальних захворювань урогенітального тракту, здатних заважати подальшому лікуванню, проводиться діагностика цих недуг. Для цього хворому призначаються необхідні методики обстеження: мазки з уретри, піхви, аналізи крові на виявлення антитіл до ЗПСШ та ін.
Лікування
Перед початком лікування бородавок в інтимних місцях і наявності у хворого інфекційно-запального процесу спочатку проводиться санація сечостатевої системи. План такої терапії підбирається індивідуально для кожного хворого залежно від виявленого захворювання.
 Після підготовки пацієнта до основного етапу лікування кондилом вибирається методика для видалення новоутворень. Її вибір залежить від технічного оснащення клініки, свідчень, обмежень і протипоказань. Процедури проводяться після виконання місцевої анестезії.
Після підготовки пацієнта до основного етапу лікування кондилом вибирається методика для видалення новоутворень. Її вибір залежить від технічного оснащення клініки, свідчень, обмежень і протипоказань. Процедури проводяться після виконання місцевої анестезії.
Для видалення бородавок в інтимних місцях можуть використовуватися наступні методи:
Для корекції імунітету та запобігання рецидивів хворому після проведення видалення кондилом і виконання імунограми призначаються противірусні препарати:
- Циклоферон;
- Имунофан;
- Лікопід;
- Панавир;
- Алокін-Альфа;
- Ридостин.

Лазеротерапія — один з ефективних методів лікування гострокінцевих кондилом.
Тривалість противірусної терапії ВПЛ може становити від 1 до 6 місяців. Після його завершення хворому рекомендується диспансерне спостереження.
До якого лікаря звернутися?
При підозрі на розвиток бородавки на інтимних місцях хворому слід звернутися до лікаря-венеролога. Для проведення подальшого лікування лікар призначить ряд лабораторних аналізів, інструментальні дослідження (уретроскопія, кольпоскопія, аноскопия) та консультацію уролога або гінеколога.
Хірург-онколог розповідає про гострокінцевих кондиломах:
Фахівець клініки «Московський лікар» розповідає про гострокінцевих кондиломах: